Курс «Конструктивне висвітлення українських реформ у регіонах»— буде включати 5 тем про конкретні реформи.
У кожній темі ми інтерактивно пояснимо цілі реформи, відповідальні органи влади для прийняття рішень, типові помилки та маніпуляції при висвітленні реформи і дамо поради щодо конструктивного висвітлення.

Коли я побачу те, що мені обіцяють? Як насправді триває медреформа Супрун?
2019 рік. Серпень. Від старту активної фази медреформи минув рік.
Свого сімейного лікаря обрали понад 28 мільйонів українців.
МОЗ цитує дані соціологічного дослідження про те, що своїм сімейним лікарем задоволені 70 % опитаних, тим часом як у фейсбуку між прихильниками і противниками реформи тривають бойові дії.
То що ж відбувається насправді?
Коротке пояснювальне відео про основні аспекти медреформи
Перше й найголовніше: змін наразі зазнала лише сімейна медицина. Вузьких фахівців реформа торкнеться з 2020 року.
Тому претензії на кшталт «Що то за ваша реформа, коли я досі плачу кешем за прийом ЛОРа?» та «Чому мушу збирати на операції, коли мені мають зробити безплатно?» прямо не стосуються реформи. Хоча претензії цілком логічні. Толерувати хабарництво і втрачати близьких — явно не те, як ми хочемо жити. Але реформувати таку величезну систему за рік чи менше — непросте завдання. «Ми не могли все [всі рівні меддопомоги] почати в один день. Якби могли, ми би це зробили. Це було фізично неможливо, — розповідає заступник міністра охорони здоров’я Павло Ковтонюк. — Лікарні не були готові, не були перетворені на підприємства. Електронної системи не було. А без електронної системи ми нічого не починаємо, бо хочемо, щоб усе було прозоро й автоматизовано, без рішень чиновників. Тому план був поетапним. Лікарні заходять у реформу у 2020 році. Це складніший організм, там проблем назбиралося більше».


За словами Ковтонюка, те, через що ми жаліємося на нашу медицину, зазвичай зосереджене саме в лікарнях. Там їх реформування займе більше часу й буде складнішим. «Думаю, не рік, а кілька», — припускає заступник міністра.
То що ж змінилося вже?
1. МИ МОЖЕМО ОБИРАТИ СОБІ СІМЕЙНОГО ЛІКАРЯ, ДЕ Й КОЛИ ЗАХОЧЕМО
Раніше ми були «прив’язані» до прописки, а країна була поділена на дільниці. За кожною дільницею було приписане певне населення. Наприклад, кілька вулиць, які мав обслуговувати один лікар.
Але чи було так? Ні, далеко не всюди. Авторка цих рядків про існування сімейного лікаря, який мав би її обслуговувати, дізналася аж із початком медреформи, коли почали пояснювати, яку систему хочуть міняти.
Та й чи живе вся країна за місцем прописки? Питання риторичне. Лише в Києві офіційно зареєстрованих мешканців майже три мільйони. Неофіційно нібито чотири. Це означає, що гроші за некиян, які живуть у Києві, отримували лікарі за місцем їхньої прописки. Тобто людей немає, а гроші приходили. Однак людина не могла просто так піти до комунального лікаря в Києві, бо її податки за послуги медиків надійшли в інше місце, куди вона прописана.

Ця система була чудовим ґрунтом для «подяк» і хабарів лікарям у кишені.
Але з 1 січня 2019 року це змінилося по всій країні. 97 % комунальних медзакладів перейшли на нову систему й ми отримали право вибору.
І прописка жодного значення вже не має.
ЯК ЗНАТИ, ДЕ МОЖНА ВИБРАТИ ЛІКАРЯ І В КОГО ЩЕ Є МІСЦЯ
Заходите на офіційний сайт Національної служби здоров’я (фактично вона стає основним гравцем у медреформі). Там є розділ Е-дані. Клікаєте.
Перший номер у списку — Електронна карта місць надання первинної медико-санітарної допомоги. Клікаєте. Зліва одразу видно, стільки українців підписали декларацію із сімейним лікарем. Станом на 28 липня 2019 року це 28 мільйонів. Дані оперативні.
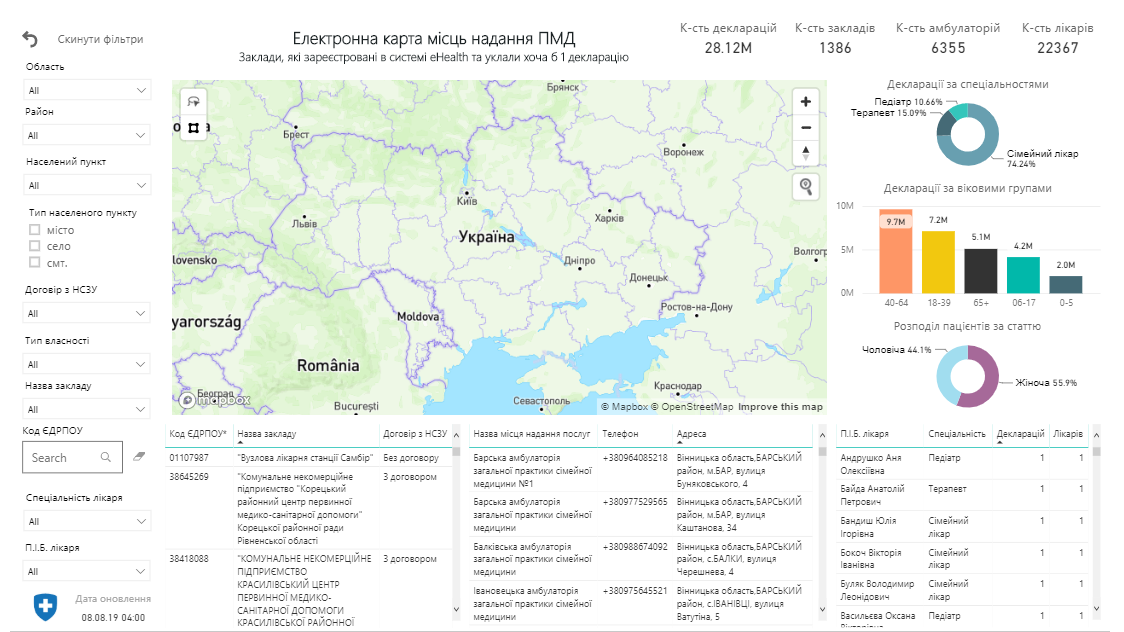
Відкриваєте карту. Вона завантажується не одразу, трішки треба почекати.
Зліва ви побачите список фільтрів. За їх допомогою можете подивитися інформацію щодо сімейних лікарів і педіатрів у будь-якій точці України. Наприклад, ви ще не обрали свого лікаря або хочете його змінити. Але не знаєте, до кого йти, який медзаклад співпрацює з НСЗУ й може укладати декларації. Тоді у фільтрі обираєте бажаний населений пункт. Наприклад, Тернопіль. Далі нам потрібен медзаклад, який має договір із Національною службою здоров’я. Бо немає договору — безоплатно в сімейного лікаря / педіатра / терапевта ви обслуговуватися не зможете.
Тому ставимо галочку «з договором». Далі можемо обрати тип власності. Наприклад, хочемо безоплатно обслуговуватись у лікаря-ФОПа чи у приватному медцентрі. Або тільки в державному закладі. Це звузить пошук. Можете галочки й не ставити тут.
Якщо вас цікавить тільки один конкретний медзаклад, можете обрати його теж у фільтрі. Він з’явиться у списку.
Щоб зовсім деталізувати, можна у фільтрах також обрати спеціалізацію лікаря й навіть обрати його за прізвищем.
Все, тепер можна дивитися на дані, які нас цікавлять. Правий верхній кут на екрані показує, скільки ж людей обрали в Тернополі свого лікаря: майже 200 тисяч.
Поруч бачимо інформацію, що є 23 амбулаторії і 180 лікарів. Унизу бачимо деталізовану статистику: скільки з них педіатрів, терапевтів, сімейних лікарів, яких пацієнтів у системі найбільше, якого вони віку і статі.
А тепер — найцікавіше. У «підвалі» карти, нижче, є кілька стовпчиків із даними. Зліва — які медзаклади є в системі. У Тернополі таких чотири. Середній стовпчик — це список амбулаторій із номерами телефонів і адресами. Так можна обрати найближчу до дому амбулаторію, наприклад.
І справа є список лікарів, які є в системі й набирають чи вже набрали пацієнтів. Там видно їхню спеціальність і те, наскільки вони популярні. Зверху — лікарі з найменшою кількістю декларацій, знизу — з найбільшою.
Це хороший інструмент для журналістів і блогерів. Бо так ви можете, наприклад, знайти популярного лікаря і зробити про нього текст, сюжет чи навіть stories в інстаграмі. Чи коли, наприклад, лікар скаржиться на низьку зарплату, перевірити, скільки в нього пацієнтів зареєстрованих. Бо якщо 100, то не дивно, чому коштів мало. Тоді питання, як він працює над тим, щоби їх було 2000.

Важливо: лікар не може прийняти всіх, хто до нього хоче. Є ліміт.
Педіатр: 900 пацієнтів.
Сімейний лікар: 1800 пацієнтів.
Терапевт: 2000 пацієнтів.
Перебирати можна, але це лікарям не дуже вигідно, бо тоді спрацюють «понижувальні коефіцієнти».
За наше обслуговування Національна служба здоров’я платить медзакладам по-різному. Найменше коштують найздоровіші, яким потрібно не так багато уваги. Найбільше — діти, далі — літні люди й так далі.

2. ВПЕРШЕ НА ДЕРЖКОШТИ МОЖУТЬ ПРЕТЕНДУВАТИ ПРИВАТНІ МЕДЗАКЛАДИ Й ЛІКАРІ-ФОПИ
Принцип «гроші ходять за пацієнтом» означає, що гроші за нами йдуть навіть у приватний медзаклад (за умови, якщо він уклав договір із Національною службою здоров’я). Раніше такого не було.
Доплачувати додатково не потрібно, це порушення. Гарантований пакет точно має бути безоплатним, бо замість вас за нього вже заплатила держава.
Наприклад, у Світловодську Кіровоградської області працює ФОП Сергій Сергєєв. Разом із ними працюють у приватній практиці й інші лікарі. Якщо ви підписали з ними декларації, отримаєте гарантований пакет медпослуг. Це означає, що за потребою вам безоплатно роблять загальний аналіз сечі сухими тест-системами, електрокардіограму, загальний холестерин, тест на гепатити і ВІЛ.
Тут навіть є аналізатор крові екстра-класу, який при потребі може видати результат за 30 секунд. Так лікар може зрозуміти, чи треба виписувати антибіотики, чи ні. До того ж аналізатор уже допоміг виявити чотири випадки лейкозів (рак крові).

За словами Сергєєва, нова система дає лікарям свободу визначати свій робочий графік і підлаштовувати його під потреби свої й пацієнтів, а не просто відсиджувати «від дзвінка до дзвінка», й це дає можливість розвиватися.
Він звільнився з комунального медзакладу з початком реформи, став ФОПом і вже заохотив частину лікарів звільнитися з держзакладу й перейти на приватну практику.
Фактично нова система створює конкуренцію між медзакладами (якщо їх у місті кілька), змушуючи їх ставати кращими й більше орієнтованими на пацієнтів.
«Наш рівень якості надання меддопомоги вищий, ніж там [у комунальному закладі]. Це не дозволяє їм розслабитись. Наприклад, ми порахували, що для раннього виявлення захворювань передміхурової залози краще не дивитися чоловіків одразу через пряму кишку, бо це дискомфортно й більшість відмовляється. Простіше зробити раз на 2–3 роки тест на простат-специфічний антиген. Ми закупили ці тести за держкошт (гроші, які надходять від Національної служби здоров’я за пацієнтів, які підписали тут із лікарями декларації). І безоплатно пацієнтам це робимо. У комунальних лікарів цього немає, і їм уже треба витрачати кошти на нові системи», — пояснює переваги конкуренції медиків для пацієнтів Сергєєв.
Конкуренція породжує і кращий сервіс щодо пацієнтів. Аби мешканці не скаржилися (бо вони можуть будь-коли змінити лікаря й медзаклад), у Хмельницькому навіть придумали штрафувати лікарів за хамство щодо пацієнтів.
«У сімейних лікарів зросла зарплатня, та не у всіх змінилася поведінка та ставлення до роботи. Змінювати психологію персоналу дуже важко. Наразі ми приводимо лише профілактичні бесіди, видаємо інструкції спілкування з пацієнтами. Але цього недостатньо, — каже керівниця Центру первинної меддопомоги № 2 Людмила Головко. — У нових колективних договорах ми прописали, що оплата праці буде залежить від якості роботи лікаря. Весь персонал про це попереджений».
Звісно, сервіс покращився не всюди.
Є гаряча лінія НСЗУ (номер 1677), куди можна поскаржитись на роботу первинної ланки. Для цього слід вказані свої дані і детально пояснити ситуацію.
3. ЛІКАРІ ОТРИМАЛИ МОЖЛИВІСТЬ БІЛЬШЕ ЗАРОБЛЯТИ
Ідеться наразі лише про сімейних лікарів, педіатрів і терапевтів та інший медперсонал, який працює в закладах «первинки». Адже умовою входження в реформу було перетворення медзакладу на комунальне неприбуткове підприємство (КНП). Заклад мав стати самостійним, щоб могти самотужки розпоряджатися своїм майном і фінансами.
Медики КНП підписують колективний договір. Вони мають самі визначати, яка в них система розподілу коштів, за якою схемою нараховують зарплату і так далі.
Тому залежно від того, що прописано в договорі і як керівництво медзакладу вміє розпоряджатися своїми грошима, лікарі мають різні зарплати. У когось вони майже не зросли, а в когось зарплата може сягати 20 тисяч гривень. Наприклад, зарплата сімейних лікарів у Мукачеві на Закарпатті виросла втричі. Раніше середня зарплата сімейних лікарів у місті була в межах 5000 гривень, тепер — близько 17 000 гривень.

У сімейних лікарів Южноукраїнська, що на Миколаївщині, зарплата залежить не тільки від стажу й категорії, але й від популярності та професійності.
«У нас є лікарі з більшим стажем, але які мають менше декларацій, менше до них люди йдуть. І вони можуть отримувати і на три, і на чотири тисячі менше, ніж молодші, які підписали більше декларацій», — пояснює головна бухгалтерка Центру Наталя Шестірніна.
А є лікарі, які набрали максимум і до них черга. «Хочеш працювати — працюй, не хочеш — не ображайся. У цьому плані все справедливо. Урівнялівок і ставок більше нема», — каже завідувач амбулаторії Харківської міської поліклініки № 8 Дмитро Струков.
- ПОКРАЩУЮТЬСЯ ПРИМІЩЕННЯ ДЛЯ СІМЕЙНОЇ МЕДИЦИНИ
Реформа спонукає місцевих можновладців інвестувати у власні медичні заклади. Наприклад, завідувачка амбулаторії в смт Буди на Харківщині Тетяна Грітчина розповіла: з позитивних результатів реформи можна назвати не лише збільшені зарплати, але й оснащення кабінетів: «Не було вати, спирту, іноді й шприци купували, ну, а що приховувати? Зараз цього нема. Ми самі не вірили, що таке може бути, що не треба купувати чи казати пацієнту, що принесіть нам те і те».
Поруч із приміщенням сімейної медицини працює відділення поліклініки. Там приймають вузькі фахівці, туди реформа ще не дійшла: облізлі стіни, приглушене світло, старі меблі. «Точно так само виглядала наша амбулаторія ще рік тому», — каже головний лікар Центру первинної медико-санітарної допомоги Харківського району Олексій Болгов.
На Деражнянщині відкрилася капітально відремонтована Вовковинецька амбулаторія. Раніше це було приміщення початкової школи. Такі приклади по Україні непоодинокі.
Задоволені змінами й медики на Волині. Нові амбулаторії відкрили також у Рудному та Рясному на Львівщині. І це далеко не повний список.
- ПОПЕРЕДНІЙ ЗАПИС ДЛЯ ПАЦІЄНТІВ
Одна з обов’язкових умов, які має виконувати заклад, щоб отримувати державні гроші за пацієнтів: попередній запис на прийом. Телефоном, онлайн тощо, але він має бути. Зі впровадженням медреформи на «первинці» зникли черги під кабінетами, розповідає про свій досвід завідувачка сімейного відділення 2-ї міської поліклініки Львова Галина Галан: «Це великий плюс і для лікарів, і пацієнтів. Ще два роки тому я могла приходити на роботу, а на мене вже чекали під кабінетом 30 пацієнтів, що сваряться між собою, хто перший, хто п’ятий. Тепер усі записуються на прийом так, як їм зручно, й чекати доводиться рідко, хіба у випадках, коли позачергово треба прийняти маму з дітками чи гострих хворих». Консультація може відбутися й по телефону.
Електронний запис ефективно працює в Южноукраїнську. Тут навіть уже працює амбулаторна електронна картка пацієнта, щоб уся інформація була в системі, а не лише на папері. Центр замовив іще й програму для обліку вакцинації. Вона працюватиме як навігатор. Пропустила дитина вакцинацію — програма має прокласти їй новий маршрут щеплень. А також зможе одразу показати, хто ще не щеплений.
Але налагодили сервіс ще не по всій Україні. Є медзаклади, які далі працюють за старою системою, тому люди досі сидять у живій черзі. Десь не залишають вільних «вікон» для тих, хто уже захворів і не може по запису чекати на прийом три тижні.
Якщо ви не задоволені сервісом свого сімейного лікаря, спробуйте його змінити. Але такої можливості може й не бути, якщо у вашому місті чи ОТГ монополія одного лікаря чи медзакладу.
Кадрову проблему з медиками (десь їх забагато, десь не вистачає, десь є, але некваліфіковані) доведеться ще вирішувати.
- ДОСТУПНІ ЛІКИ
У квітні 2017 року уряд запровадив програму «Доступні ліки». За цією програмою можуть отримати ліки люди, які мають:
- серцево-судинні захворювання,
- діабет другого типу,
- бронхіальну астму.
Деякі препарати можна отримати безоплатно, деякі — з невеликою доплатою.
Із квітня 2019 року «Доступні ліки» перейшли на електронну прозору систему. Тепер лікар виписує електронний рецепт, пацієнту приходить СМС-код, який він має назвати в аптеці й після цього отримати ліки. Рецепт на ліки можна отоварити в будь-якій аптеці країни, яка має договір із Національною службою здоров’я; раніше такої можливості не було.
Електронну карту аптек, які беруть участь у програмі, можна подивитися ТУТ.

Отут можна перевіряти найсвіжіші дані щодо цієї програми. Наприклад, видно, що найчастіше за програмою виписують ліки людям із серцево-судинними хворобами (3,5 млн рецептів). Найбільше програмою користуються жінки, які живуть у містах.
А тут можете переглянути розбивку за областями: хто найактивніше користується програмою, а хто не поспішає виписувати ліки за держпрограмою.
Найкраще наразі справляється Дніпропетровщина. Найгірше — Чернівецька та Луганська області.
Майте на увазі: аптеки вирішують, чи брати участь у програмі «Доступні ліки», самостійно. Тому у вашому місті чи смт можуть бути з цим незручності, коли потрібної аптеки не буде поруч.
ЯКЩО ВСЕ ТАК ДОБРЕ, ТО ЗВІДКИ КУПА НАРІКАНЬ?
Простої відповіді на це запитання немає. Розгляньмо кілька поширених причин.
- МІСЦЕВА ВЛАДА
Місцева влада — мер, голова ОТГ, облрада — відіграють у медреформі, напевно, не меншу роль, аніж МОЗ і лікарі. Саме місцева влада, а не МОЗ володіє комунальними амбулаторіями, сільськими ФАПами (фельдшерсько-акушерськими пунктами), поліклініками й лікарнями.
І від того, чи хоче місцева влада реформу й наскільки вона готова брати участь у процесі, залежать як ремонти старих приміщень, так і будівництво нових. А якщо головний лікар не настільки самостійний в управлінні медзакладом і в усьому слухає місцеву владу, то і зарплата лікарів.
Наприклад, на початку виплат у липні минулого року сімейні лікарі в Червонограді на Львівщині увійшли в топдесятку медзакладів, куди пішло найбільше коштів від Нацслужби здоров’я за новою системою фінансування медзакладів.
Нині цей центр слугує прикладом для інших медзакладів сімейної медицини у країні. Рушійною силою медреформи керівниця Центру Анна Ярмола називає місцеву владу. Мовляв, саме завдяки їй вдалося докупити необхідну апаратуру й відремонтувати приміщення: «Тільки на придбання необхідної апаратури вони виділили нам 700 тисяч гривень. Завдяки цьому ми придбали для кожного лікаря електрокардіограф, отоскоп, отолярингоскоп, пульсоксиметр та глюкометр».
Мер міста Андрій Залівський порівнює реформування медичної сфери із серфінгом — потрібно вчасно і швидко реагувати на перспективні проекти: «Якщо побачити перспективний іміджевий проект для міста і вчасно зреагувати — ти на хвилі. Це не лотерея, а просто важка праця, щоб досягти результату».
В Южноукраїнську на Миколаївщині місцева влада дала старт реформі, підштовхнула сімейних лікарів, а далі вони господарюють самі. Тепер же в них проблеми з чиновниками. За законом, місцева влада має оплачувати своїм медзакладам комунальні послуги, в Южноукраїнську оплачувати їх Центру первинної меддопомоги відмовилися. «Від мене відкритим текстом вимагали понизити всім зарплату: “А чого це у вас зарплата більша, ніж у міської лікарні? Понижайте! І платіть комуналку самі”. Вони ж не розуміють, що через хорошу зарплату я приваблюю лікарів, а за ними й кошти у заклад», — каже керівник Центру Анатолій Нікітін.
Обласне управління охорони здоров’я області надіслало листа, що Южноукраїнськ — єдиний центр в області, якому місцева влада не оплачує комунальних послуг.
А в Лозовій на Харківщині чиновники взагалі не поспішали запускати медреформу. В результаті медики приходили на сесію міської ради й вимагали їх автономізувати, щоб мати змогу увійти в реформу. Через такі перипетії сімейні лікарі міста все одно не встигли все зробити вчасно й у січні 2019 року сиділи без зарплати. наразі там досі облізлі темні коридори й результатів реформи наочно не видно.
- ЗАБАГАТО АБО ЗАМАЛО МЕДИКІВ
В одних містах та ОТГ скаржаться на відсутність лікарів, із якими можна підписати угоду. Десь уже максимум набрали й місць до них немає, а нові лікарі в медзаклад не приходять, а якісь амбулаторії шукають собі лікарів і не знаходять.
Прогресивні громади навіть придумують бонуси, щоби привабити хороших лікарів. Наприклад, Медведівська громада на Черкащині зводить нову амбулаторію із сучасним обладнанням та меблями, яку планують відкрити до 1 вересня. «Крім гідної заробітної плати, в лікаря буде власна квартира та службове авто», — каже голова громади Олексій Лавріненко.
Також у громаді діє опорна школа й дитсадок, і на роботу готові взяти навіть не одного лікаря, а й родину медиків.
У Лозовій на Харківщині теж є бонуси для медиків-новачків, але тут усе одно скаржаться на серйозну нестачу персоналу. Якщо одні громади потерпають через брак медиків, то в інших, навпаки, роздуті штати.
Євген Мешко, головний лікар Мукачівського Центру первинної меддопомоги й регіональний координатор програми «U-LEAD з Європою», розповідає про проблеми, які виникли й у пацієнтів, і в медпрацівників, і у громад. І найперша — це оптимізація мережі: «Це питання зачіпає всіх. Бо якщо ми щось оптимізуємо, то зростає соціальна напруга й люди починають скаржитися. А якщо не оптимізуємо — страждають медпрацівники, бо неефективні підрозділи тягнуть за собою кошти».
Радник із муніципальних послуг Закарпатського Центру розвитку місцевого самоврядування програми «U-LEAD з Європою» Павло Рябоконь наводить конкретні приклади. В одній із сільських ОТГ працюють 36 працівників на «первинці», з яких лише шість лікарів, а в іншій — на 32 працівників — четверо лікарів.
«Така проблема на Закарпатті всюди. Як правило, медпрацівники розуміють, що це недобре, і знизу тиснуть на головного лікаря, щоб він проводив оптимізацію. Але головлікарі переважно не хочуть приймати політичне рішення. До того ж голови сіл чи громад на це кажуть — ні, ми цього робити не будемо. Треба враховувати, що незабаром ще й місцеві вибори, тому керівники обережні у вчинках, уникають конфліктів. Неефективність штатів напряму впливає на розмір заробітків сімейних лікарів і медсестер», — пояснює Павло.
Заболотівська лікарня на Івано-Франківщині скоротила півсотні працівників та зекономила три мільйони гривень на утримання закладу. Ті медики працювали за кордоном, а рахувалися в Україні. Тепер медзаклад активно розвивається.
- ВУЗЬКІ ФАХІВЦІ ОБУРЕНІ: ЗАРПЛАТИ В НИХ ДОСІ НИЗЬКІ, А В СІМЕЙНИХ ЛІКАРІВ ЗРОСЛИ
Такі сигнали надходять із різних регіонів України. У Южноукраїнську між сімейними лікарями й вузькими фахівцями в місті напруга. «Бо ті (вузькі фахівці) ображаються, що така велика різниця в зарплаті, що вони далі 3-4 тисячі отримують, а сімейним лікарям багато підняли. Буває, приймати не хочуть, як від сімейного в поліклініку прийшла», — розповіла місцева мешканка.
«Конфронтація є не між лікарями, а на рівні керівництва лікарні. У них лікар отримує сім тисяч, медсестра — три, а в нас медсестра має дев'ять. Є різниця?» — каже заступник головного лікаря Центру сімейної медицини Юрій Куришко.
Заступниця головного лікаря з медичної частини міської лікарні Віра Шикерська підтвердила напругу між сімейними лікарями й вузькими фахівцями: «Ця тенденція є по всій країні. Первинну ланку реформували, підвищили зарплату сімейним лікарям, а ті, хто в стаціонарі, лишились на тому ж рівні. Просто зарплата — і все. Чому? Це не зовсім правильно. Визначеної ціни за медпослугу немає: за УЗД, за ендоскопію й так далі. Хто це має робити? Держава не зробила, тому виник дисонанс». Віра Шикерська переконана, що такого б не було, якби всі ланки медицини реформували одночасно.
ЩО НЕ ТАК ІЗ ЛІКАРНЯМИ І ЩО ЇХ ЧЕКАЄ
Українські лікарні — неефективні, й це дуже делікатно сказано. Те, через що ми жаліємося на нашу медицину, зазвичай зосереджене в лікарнях. Наприклад, головний лікар міської лікарні № 2 в Чернігові Володимир Фаль, який очолює її з 1990року, фактично толерує корупцію в медицині: «Я за те, що лікар має право щось отримати, якщо він вилікував людину і та принесла йому подяку чи квітами, чи цукерками. І гроші. Якщо хтось має можливість».
При цьому Фаль медреформу підтримує, але вважає, що вона місцями непослідовна, й виступає проти Супрун: «Супрун приїхала й почала з того, що сказала: медицина в нас корумпована. То виходить, і всі лікарі корумповані? У нас лікарі-початківці отримують менше мінімалки, їм доплачують, щоб була мінімалка, але це менше ніж чотири тисячі. [...] Депутатів ловлять на сотнях тисяч доларів. А лікаря піймають на тисячі чи на півтисячі, то роблять скандал».
За медреформою, система «гроші за пацієнтом» працюватиме і у лікарнях.
Коли пацієнт обиратиме, в яку лікарню йому іти за допомогою за скеруванням свого сімейного лікаря. Лікарня цього пацієнта пролікує, і отримає за нього кошти від Національної служби здоров’я. Більше пацієнтів обирає цю лікарню – більше коштів вона отримує. Тому хвилюватися треба тим, «які насправді не лікують, а вдають із себе лікарні», розповів в інтерв’ю «Українській правді» заступник міністра охорони здоров’я Павло Ковтонюк: «Відверто: такого багато. Починаємо збирати дані. В одній області проаналізували усі хірургічні відділення. В середньому лише 39 % випадків, через які люди вці відділення потрапляють, потребують операцій». Тобто 60 % пацієнтів там не роблять операцій. А є хірургічні відділення, де хірургічні операції займають тільки 12 % роботи. «В одній області 20 лікарень прозвітувало, що лікують інсульт. Але тільки у п'ятьох є комп’ютерний томограф. Лікувати інсульт без комп’ютерного томографа — крутити рулетку, лікувати наосліп. Не зможе Національна служба здоров'я купити послуги з лікування інсульту в лікарні, яка не має томографа», — пояснює заступник міністра.
За його словами, реформа лікарень займе більше часу, процес буде складнішим, бо проблем накопичилося більше. За словами заступника начальника департаменту Чернівецької ОДА Юрія Лесюка, є медзаклади, де кількість медсестер зашкалює: «У терапевтичному відділенні Новодністровської міської лікарні немає жодного лікаря, а при цьому працює 40 медпрацівників із неповною вищою медичною освітою. Ми їм рекомендували таку лікарню реорганізувати в поліклініку із стаціонарним відділенням, але не захотіли».
ЩО НЕ ТАК ІЗ ВИСВІТЛЕННЯМ МЕДРЕФОРМИ
Ми проаналізували 75 регіональних онлайн-видань з усієї України, які рекомендували регіональні представники «Детектора медіа». Ці видання мали б дати повну картину перебігу медреформи у країні. Та не так сталося, як гадалося. Часто матеріали, пов’язані з медреформою, — це офіційні повідомлення місцевих чиновників або передрук заяв із сайту МОЗ чи фейсбуку Уляни Супрун. Немає нічого поганого в донесенні позиції тих, хто відповідає за зміни. Але при цьому мають бути ексклюзивні матеріали з місць.
Бракує репортажів із амбулаторій із різним досвідом — успішних і ні. Із чим пов'язана їхня (не)успішність? Чи досі є хабарництво? Якщо так — є сенс повідомити про це Національну службу здоров’я, яка при серйозних порушеннях може навіть призупинити виплату коштів медзакладу. На місцях можуть бути проблеми, а як НСЗУ про них знатиме, якщо не буде звернення?
Бракує відповіді на питання, чи достатньо сімейних лікарів і наскільки вони кваліфіковані. Часто лунають заяви з регіонів про брак лікарів. А може, їх, навпаки, забагато й тому не вдається достатньо підняти зарплати і зробити потрібні ремонти? Наприклад, у Чернівцях у березні 2019 року департамент охорони здоров’я області повідомляв, що «медсестер забагато, і це ще м’яко сказано».
«Є амбулаторії в Новоселицькому районі, де на одного лікаря припадає шість медсестер. А норматив у середньому один до двох. Ми прорахували, що в мережі закладів первинної допомоги по області на одного лікаря припадає три медсестри. Це ті медичні працівники, які працюють на ФАПах», — сказав заступник начальника департаменту Юрій Лесюк.
Також слід стежити, як витрачають бюджетні кошти на місцях. Наприклад, чи немає порушень у будівництві нових амбулаторій, закупівлі обладнання тощо.
Ми помітили ще одну річ:
Окремі приклади узагальнюють, створюючи уявлення, що така ситуація по всій країні
Наприклад, Одеське видання «Думская» зробило якісний репортаж про реформу, там є дві успішні історії лікарів. Але з дивною припискою: «Но не у всех семейных врачей и педиатров высокие зарплаты. Молодые специалисты, которые только-только окончили интернатуру и работают первый год, обслуживают, как правило, в разы меньше пациентов, поэтому зарабатывают меньше более опытных коллег.
Некоторые вообще выживают на минималку. В четвертом ЦПМП таких специалистов стараются стимулировать, но даже с надбавками получается немного. Реформаторам есть над чем задуматься».
Тут немає посилання на джерело інформації, хто озвучив дані про «в рази менше пацієнтів» і хто «виживає на мінімалку». До того ж у читача може скластися враження, що така ситуація по всій країні. Журналіст не уточнює, чи йдеться про конкретний медзаклад, про ціле місто, область.
Враховуючи, що нині заклади сімейної медицини можуть самостійно управляти своїм закладом, визначати систему розподілу коштів, скільки і як платити лікарям зарплати тощо, така приписка не зовсім коректна. Кожен випадок слід розбирати окремо.
Адже, наприклад, у Южноукраїнську на Миколаївщині молодих лікарів стимулюють. Головний лікар Анатолій Нікітін запрошує в місто медиків, одна молода лікарка приїхала з Івано-Франківська й уже набрала максимум пацієнтів.
Третя поширена проблема:
Журналісти чітко не розмежовують первинну допомогу, де реформа триває, і вторинну, спеціалізовану, де вона ще навіть не розпочалася.
Через це в читача може скластися хибне уявлення про те, що відбувається. Візьмімо за приклад статтю 33 каналу: «Ми втратили маму через медреформу». Чи справді це так? Читачка розповідає, що 21 березня о 4-й ранку її мамі раптом стало погано. Зателефонували до сімейного лікаря, але телефон був поза зоною, тому чоловік побіг до нього додому, та лікар відмовився прийти на виклик. Читачка робить категоричний висновок, що викликати «швидку» — обов’язок сімейного лікаря. Звідки вона це взяла — питання, яке в журналістів сумнівів не викликає. У МОЗ нам пояснили, що це неправда і в конкретному випадку слід було одразу телефонувати у «швидку».
Тим паче, що це була 4-ту ранку. У райлікарні жінці діагностували інфаркт, і вона померла. Далі читачка знову категорична: «Вчасно поставлений діагноз (який міг зробити сімейний лікар) запобіг би трагедії. Адже було декілька годин, щоб отримати таку необхідну першу допомогу». Й сама собі заперечує: «Можливо, сімейний лікар і не зміг би врятувати маму, але дуже важко сприймати те, що він навіть не намагався допомогти».
Такі протиріччя в журналістів теж запитань не викликають. Читачка пише: департамент охорони здоров’я сказав, що в лікаря не було сумки невідкладної допомоги й ніяких порушень із його боку не виявлено. Й обурюється, що найчастіше на виклик Антонюк не ходить, а до «стареньких він теж не йде. Недавно у 88-річної бабусі стався інфаркт, до Антонюка не дотелефонувалися, викликали “швидку”».
Але ж інфаркт — ургентний стан, на який одразу слід викликати «швидку».
З усього матеріалу так і не зрозуміло, чому в смерті цієї людини винна медреформа? Це конкретний випадок, який слід розбирати. Журналістам слід було поцікавитися, чи мав лікар приходити на виклик о 4-й ранку. Що насправді сталося? Думки лікаря немає, хоча його звинувачують, називаючи прізвище. Чому саме лікар має викликати «швидку»? Якими документами це регламентовано?
Жінка обурюється, що лікар часто на виклики не ходить. А має? Тепер лікар не зобов’язаний приходити на всі виклики. Може, більшість викликів безпідставні? А може, справді лікар не кваліфікований? Щоб відповісти на ці запитання і не вводити своїх читачів в оману, видання точно мало би розібратися.
При цьому питання взаємовідносин «швидкої» і сімейного лікаря справді важливе.
Володимир Мохначов, начальник відділу медицини катастроф та мобілізаційної роботи Департаменту охорони здоров’я Полтавської ОДА, розповідав, що «проблема із сімейною медициною в тому, що навіть коли ми інформуємо заклад, де спостерігається пацієнт або уклав декларацію, на наступний день після візиту бригади екстреної медичної допомоги, ми не знаємо чи реагує на це сімейний лікар». За його словами, люди звертаються в тих станах, на які має реагувати саме сімейний лікар. І якщо є можливість, бригада виїздить: «Цю проблему намагаються вирішити, наприклад, у Решетилівському районі первинна ланка медичної допомоги створила підрозділ невідкладної допомоги. Але поки що екстрена реагує й на непрофільні виклики».
Насамкінець, ще одна поширена помилка у висвітленні медреформи:
Нерозуміння медійниками, хто за що відповідає й чому МОЗ не відповідає за українські дороги
Серед скарг на реформу можна почути: «Як тепер лікар по цих дорогах має до пацієнтів дістатися?». Наприклад, лікарка Людмила Расказова із села Іванівка на Київщині в ефірі «Громадського» заявила: «Реформа недолуга, бо прирівняла село і місто на один рівень. Мати дві тисячі пацієнтів у місті — не те саме, що мати дві тисячі пацієнтів в селі. Тут роздоріжжя, доводиться 1-2 км лишати машину і далі іти пішки, бо нема дороги. Більшість моїх пацієнтів є в шести селах, які відносяться до моєї амбулаторії і немає такого транспортного зв’язку, щоб до мене приїхати. Це люди похилого віку, діти в основному живуть у місті й не можуть їх привезти. За день я наїжджаю 50–100 кілометрів, це виклики і патронажні відвідини, де маленькі діти».
Їй відповів тодішній речник МОЗ Олександр Ябчанка: «Кожен має виконати свою частину роботи. МОЗ має встановити правила і забезпечити їх реалізацію. Бездоріжжя. До чого тут МОЗ? Немає транспорту [громадських автобусів] їздити. До чого тут міністерство?»
Ця ситуація показує, що реформа медицини може бути успішною лише у співпраці з місцевими громадами та іншими профільними відомствами. Наприклад, Мінінфраструктури. Найкраще, за нашими спостереженнями, медреформу висвітлює полтавське видання «Коло». Наприклад, тут цікавилися в місцевої влади, чому не вистачає педіатрів і що вона робить, аби виправити проблему.
Щоби вчасно стежити за подальшими змінами в українській медицині, розгляньмо, що не так із українськими лікарнями і що їх чекає, аби знати, що контролювати.
Ось п'ять фактів, які слід знати про медреформу 2020 року (якщо її не скасує чи не видозмінить новий парламент)
1. У 2020 році стара модель фінансування медзакладів більше не працюватиме
Щоб отримувати кошти за послуги з держбюджету, всі лікарні мають стати КНП до кінця 2019 року й підписати договори з Національною службою здоров'я. Лідеркою з реорганізації медзакладів є Полтавщина — 85 % закладів уже змінили свій статус. На другому місці Харківська область — 80 % медзакладів. Далі Волинська (75 %), Рівненська (73 %) та Львівська області (68 %). Ще шість областей перетворили на КНП більше 50 % своїх лікарень. Ще в 11 областях процес триває. Наприклад, Миколаївська область автономізувала 29 % своїх закладів, але у процесі перетворення — ще 51 % закладів. Проблемною є Херсонська область. Там перетворені лише 29 % лікарень, а в процесі — 12 %.
2. Вартість послуг у програмі медичних гарантій включатиме всі поточні видатки лікарень на надання медпослуги пацієнту
У тому числі це робота медиків і ліки в рамках Національного переліку та харчування.
Павло Ковтонюк пояснює, чому медична реформа має продовжуватися
3. Оплата комунальних послуг закріплена в Бюджетному кодексі за місцевими бюджетами
Місцева влада як власниця медзакладів зобов’язана забезпечити доступність цих закладів для жителів міста, села, області. Капітальні видатки (ремонт закладів, закупівля обладнання тощо) є інвестиціями громади у свою лікарню.
4. Із 2020 року всі медпослуги, визначені гарантованим пакетом, будуть доступні всім українцям
Це буде незалежно від їхнього рівня доходів чи майнового статусу. Ці послуги (гарантований пакет іще не оприлюднювали) можна буде отримати в будь-якому медзакладі, що уклав договір із НСЗУ.
Йдеться про всі рівні медичної допомоги — первинну, спеціалізовану амбулаторну, стаціонарну, а також екстреної, паліативної та реабілітаційної.
5. Програма медичних гарантій тільки розробляється, тому всі цифри є припущенням
Програма буде ухвалена Верховною Радою разом із Державним бюджетом на наступний рік. «Ніхто нічого не планує ламати, щоб потім будувати з нуля. Буде проведений аудит, все позитивне залишиться. Все, що не вдалося, спробуємо відновити чи змінити. Шашкою рубати ніхто не збирається. Те, що уже працює, не зупиниться. Бюджет 2019 року ухвалений, закони діють. Ми не збираємося скасовувати закон, це аматорський рівень". За словами Радуцького, країну зупинити неможливо: "Все, що сьогодні відбувається в охороні здоров’я, засноване на нормативних актах, постановах уряду чи законах, зокрема, "Про державні фінансові гарантії медичного обслуговування населення". Ніхто не збирається їх зупиняти, ніхто цього робити не буде. Все, що йде по закону, буде продовжено, для подальших дій ми проаналізуєммо результати аудиту», — розповів в інтерв’ю «Лівому берегу» Михайло Радуцький, якому пророкували посаду міністра, а тепер прогнозують посаду голови комітету з питань охорони здоров'я (він пройшов у парламент за списками «Слуги народу»).
Корисна свіжа читанка:
Дайте спокій "расам": в чому суть конфлікту Супрун та Радуцького і до чого тут медичні протоколи
«Радуцкий: “Все положительное в медицине, что было сделано Квиташвили и Супрун, останется»;
«Медреформа: що далі?», інтерв’ю з Олегом Петренком;
«Медреформа 2020: чого чекати усім лікарям, лікарням і пацієнтам. Відповідає Павло Ковтонюк»;
«Не хочу вчитися. Як українських студентів-медиків змушують складати американський іспит»;
«Десять звинувачень Ольги Богомолець на адресу МОЗ та Уляни Супрун. VoxCheck».
Тест до розділу

1. Для чого потрібна ця реформа і яка її логіка?
До 2014 року корупція набула в Україні такого масштабу та поширення, що це явище становило загрозу не просто належному функціонуванню державних інституцій, але й національній безпеці та самому існуванню держави. Через це було необхідно якнайшвидше вжити заходів, які б дозволили зменшити корупцію принаймні до того рівня, коли вона не нестиме загрози існуванню держави.
Існує безліч досліджень, які описують наявність негативного впливу корупції на економічне зростання, показники нерівності, стан дотримання принципу верховенства права тощо. Одне з досліджень, проведених Центром економічної стратегії, окреслює негативний вплив стану корупції в Україні на якість управління державою, бюджетні витрати та надходження, обсяг приватних інвестицій, розмір та якість соціальних видатків, розподіл ресурсів у суспільстві.

У випадку суттєвого зниження корупції українське суспільство може отримати серйозні переваги. Наприклад, одне з досліджень, проведених Міжнародним валютним фондом, показало, що у випадку зниження рівня корупції в Україні до середньоєвропейських показників, показники ВВП на душу населення до 2040 року перевищать 50% середнього для країн ЄС рівня. Але якщо рівень корупції залишатиметься на існуючому рівні, то до 2040 року Україні вдасться досягти лише 30% від середнього показника ВВП на душу населення в країнах ЄС.
Існують різні підходи до визначення логіки антикорупційної політики, закладеної у неї «теорії змін». Залежно від того, як розглядати витоки цього явища і яке теоретичне пояснення логіки корупційних діянь застосувати, пріоритети антикорупційної політики можуть бути відмінними.
Наразі широко застосовними є підходи, у яких будь-яке корупційне діяння розглядається наслідком раціонального розрахунку особи, яка вирішує до нього вдаватись. Антикорупційні політики багатьох держав побудовані саме на цьому теоретичному підґрунті й українська антикорупційна реформа не є винятком. Наприклад, посилення санкцій та забезпечення їхньої реалізації на практиці є одним з тих чинників, які можуть стримувати осіб від вчинення корупційних діянь, якщо цей чинник буде братись до уваги. Ще одним чинником, який береться у розрахунок при прийнятті такого «раціонального» рішення є те, наскільки легко чи складно зловжити повноваженнями тому чи іншому посадовцю, наскільки легко виявити такі дії. Іншим важливим фактором може бути те, наскільки особі можна досягнути цілі без корупційної поведінки - наприклад, при отриманні певної медичної послуги при прийнятті особою рішення, вдаватись до корупції чи ні, буде те, чи існує можливість отримати цю медичну послугу повноцінно та швидко у законний спосіб, без надання будь-якої неправомірної вигоди або такої можливості немає.
Корупція в Україні носить системний, ендемічний характер - вона поширена у різних секторах й на різних рівнях. Це також враховується при реалізації антикорупційної реформи через застосування системного підходу до протидії їй. Часто корупція, яка є неформальним інститутом за своєю сутністю, з’являється як інструмент подалання неефективності формальних, законних механізмів, тому в таких ситуаціях основний акцент має бути зроблений на підвищення ефективності формальних механізмів та посилення у суспільстві довіри до них.

Метою антикорупційної реформи є створення та забезпечення ефективного функціонування таких інституцій та механізмів, які дозволять спочатку суттєво знизити рівень корупції в Україні, а надалі - стримувати його від будь-якого підвищення. Тобто, ця реформа спрямована не просто на зменшення корупції в державі, але й на створення у публічному та приватному секторі дієвих механізмів стримування корупційних проявів у майбутньому. Досвід зарубіжних країн з порівняно невисокими показниками корупції свідчить про те, що ця проблема все одно знаходить свій вияв, а відсутність дієвих інституційних запобіжників створює ризик подальшого поширення цього явища.
2. У чому полягає реформа і як це працює?
Антикорупційна реформа є дещо відмінною від інших реформ через її крос-секторальний характер та міждисциплінарність. Вона не має вузько визначеного предмету, чітко окреслених меж, оскільки заходи антикорупційної політики здебільшого стосуються різних сфер та секторів, а реалізація антикорупційних заходів у різних органах чи сферах політики пов’язана з ширшою їхньою трансформацією.
Антикорупційна реформа є багатовекторною і одночасно передбачає рух за кількома напрямами:
- запобігання корупції через загальні правила етичної поведінки, вимоги, обмеження та обов’язки для публічних службовців;
- забезпечення невідворотності покарання за корупційні та пов’язані з корупцією правопорушення;
- усунення корупційних ризиків у різних секторах, у т.ч. шляхом підвищення відкритості та прозорості.
Як вже зазначалось вище, через системний характер корупції в Україні заходи з її усунення також потребують масштабності та одночасної реалізації у різних вимірах. Це дозволить усунути ті чинники та обставини, які сприяють вчиненню корупційних діянь.
Інструменти та механізми запобігання корупції
Для того, аби мінімізувати кількість корупційних правопорушень, які вчиняються в Україні, держава розробила та запроваджує цілий комплекс превентивних заходів, які спрямовані на стримування осіб від вчинення таких правопорушень. Більшість з них передбачені Законом України «Про запобігання корупції», ухваленим у 2014 році.
Цим законом визначаються такі правила, вимоги і обмеження, дотримання яких допомагає публічному службовцю утриматись від вчинення корупційного, пов’язаного з корупцією правопорушення.
Наприклад, закон визначає порядок врегулювання конфлікту інтересів, коли приватні інтереси посадовця суперечать його службовим обов’язкам, при реалізації яких він має керуватись суспільним інтересом. Для того, аби він/вона не використали свої повноваження в приватних цілях встановлено заборону вчиняти будь-які дії в умовах реального конфлікту інтересів та визначено механізм його врегулювання.
Законом встановлені й інші обмеження - наприклад, обмеження на отримання подарунків, спільну роботу близьких осіб, аби такі обставини не створювали в посадовця приватний інтерес, що суперечитиме суспільному інтересові й може призвести до незаконного використання свого службового становища.
Контролювати дотримання цих правил та обмежень має, насамперед, Національне агентство з питань запобігання корупції, однак, через обмеженість ресурсів цього органу (гранична штатна чисельність НАЗК становить 408 осіб, а орган представлений лише у Києві) частково аналогічні функції здійснюють також органи поліції, органи прокуратури - здебільшого на місцевому та регіональному рівні. Наприклад, останні також можуть проводити перевірки встановлених вимог і, у випадку виявлення порушень, можуть складати протоколи про адміністративні правопорушення, які потім скеровуються на судовий розгляд.
Коротке пояснювальне відео про НАЗК та антикорупційну реформу
До превентивних механізмів слід також віднести й роботу системи електронного декларування доходів та майна публічних службовців. Такий механізм дозволяє не лише виявити необґрунтовані статки або ідентифікувати приватні інтереси публічного службовця, але сама наявність такої системи з надзвичайно високим рівнем публічності та відкритості є серйозним стримуючим фактором для посадовців, аби надалі вони утримувались від порушень антикорупційного законодавства.
Окремий набір заходів стосується запобігання політичній корупції. У першу чергу, йдеться про запровадження періодичного звітування політичних партій та публічність усіх таких звітів. Крім того, було запроваджене державне фінансування політичних партій, що створило для них альтернативу отриманню фінансування з боку фінансово-промислових груп й дозволяє усунутизменшити залежність партій від приватних інтересів своїх донорів.
Навіщо Україні державне фінансування політичних партій?
Окремо слід відзначити секторальні заходи, спрямовані на усунення корупційних ризиків. Корупційними ризиками, спрощено кажучи, називаються такі умови і обставини, які сприяють вчиненню корупційних чи пов’язаних з корупцією правопорушень. Це легко пояснити на такому прикладі: публічний службовець, вирішуючи, чи потрібно йому вдатись до корупційного діяння, має певний набір факторів, які він/вона бере в розрахунок при прийнятті рішення. Наприклад, можуть враховуватись такі чинники: наявність дискреції у службовця, якою можна пояснити його рішення; ймовірність притягнення до відповідальності; ймовірність викриття корупційного діяння третіми особами; рівень одержаної вигоди; грубість вчиненого порушення тощо. Наявність таких обставин, які так чи інакше схилятимуть службовця вдатись до корупційного діяння, і можна називати корупційними ризиками.
Досягнути сталого відчутного зниження рівня корупції можливо шляхом усунення таких корупційних ризиків в Україні, насамперед на нинішньому етапі їх слід усунути у публічному секторі.
Усунути корупційні ризики значною мірою можливо через проведення структурних трансформацій у публічному секторі. Наприклад, підвищення прозості, відкритості, спрощення доступу в процедурах публічних закупівель стало можливим завдяки запровадженню системи «Prozorro» та більш комплексній реформі публічних закупівель.
Одним із корупційних ризиків тривалий час залишалась неналежна оплата праці у публічному секторі, який хоч і нині ще лишається актуальним, але поступово цей ризик усувається через підвищення заробітних плат та зменшення можливості впливати на посадовців через маніпуляції з розміром їхніх зарплат, наприклад, через виплату або невиплату премій та надбавок. Наприклад, певний прогрес досягнуто з заробітними платами для державних службовців, хоча попереду залишається ще багато необхідних кроків. Найяскравіше заходи з усунення ризику неналежної оплати праці були реалізовані у судовій системі, де заробітна плата судді місцевого суду після реформи та проходження суддею кваліфікаційного оцінювання вже зросла принаймні до 50 тис грн, без урахування додаткових виплат і надбавок.
Анатомія Prozorro. Як відбуваються публічні закупівлі
Запровадження корпоративних підходів до управління державними, комунальними підприємствами дозволяє усунути неналежний політичний вплив на діяльність цих підприємств та забезпечити такі умови, за яких менеджмент підприємств насамперед залежить від наглядових рад з незалежними членами і тому має можливість діяти саме в інтересах підприємства, а не в інтересах тих чи інших політичних сил. Проведення медичної реформи дозволить вивести з «сірої зони» неформальні платежі медперсоналу та забезпечить необхідну підзвітність використання коштів. Відсутність інформації про проведення аукціонів на надрокористування, непрозорість цих процедур та штучне ускладнення доступу учасників до аукціонів частково було усунуто через запровадження пілотних онлайн-аукціонів. Тут були наведені лише окремі приклади того, як обставини, що сприяють виникненню корупції, усуваються шляхом впровадження секторальних реформ чи окремих заходів. Перелік того, що вже було зроблено в цьому напрямі та що ще має бути зроблено у подальшому, є значно більшим.
В аспекті усунення корупційних ризиків слід також відзначити важливу роль високого рівня відкритості та прозорості, аби будь-яка особа мала змогу легко контролювати діяльність публічного сектору, підвищуючи ризик викриття корупційних діянь. В Україні цьому напряму в антикорупційній реформі було приділено велику увагу, завдяки чому з 2014 року було відкрито та/або спрощено доступ до великого масиву публічної інформації - від реєстрів нерухомостів та транспортних засобів до наборів відкритих даних.
Водночас, ані встановлені правила, ані будь-які заходи з усунення корупційних ризиків не можуть бути ефективними, якщо не функціонують механізми контролю за дотриманням існуючих правил і якщо тим, хто не готовий дотримуватись встановлених правил, не загрожують санкції. Причому санкції мають виконувати не лише каральну функцію, але й превентивну - вони мають бути пропорційними, але достатніми, аби стримувати особу від бажання вчинити правопорушення.
Розбудова спеціалізованих антикорупційних органів
У 2014 році, з початком нового етапу боротьби з корупцією, постало питання, які державні органи будуть виконувати відповідні завдання та контролювати дотримання встановлених вимог. На той час було зрозуміло, що швидко перетворити існуючі відповідальні за це органи, у т.ч. Службу безпеки, органи прокуратури, органи внутрішніх справ, надзвичайно складно, а політична воля до таких дій навіть у 2014 році не виглядала достатньо сильною. Тому було прийнято рішення рухатись шляхом створення компактних спеціалізованих антикорупційних органів, кожен з яких мав бути розбудований з нуля. Такими спеціалізованими органами задумувались Національне агентство з питань запобігання корупції, Національне антикорупційне бюро та Спеціалізована антикорупційна прокуратура. Розглянемо завдання, які стоять перед кожною з цих інституцій.
Національне агентство з питань запобігання корупції
Національне агентство з питань запобігання корупції (скорочено НАЗК) - спеціалізований орган, який має формувати та реалізовувати антикорупційну політику в Україні.
Виходячи з такого завдання, а також беручи до уваги загальновизнані підходи до формування публічної політики, першочергово цей орган має здійснювати аналіз стану корупції - у яких формах вона поширена в Україні, які сектори найбільш вразливі до неї, чому особи вдаються до корупційних діянь, а далі, базуючись на результатах цього аналізу, НАЗК має пропонувати необхідні антикорупційні заходи, які будуть реалістичними та дієвими й дозволять усувати більшість стимулів вдаватись до корупційної поведінки - сукупність таких заходів і складає державну антикорупційну політику, яку формує НАЗК.
Як працює Система автоматизованого контролю декларацій
Крім того, цей орган виконує й цілий ряд важливих адміністративних функцій: має запобігати політичній корупції через контроль за партійними фінансами та розподіл державного фінансування між політичними партіями; має забезпечувати збір та оприлюднення усіх майнових декларацій публічних службовців у електронному форматі та здійснювати їхню перевірку, у випадку виявлення ознак значного недекларування активів чи незаконного збагачення передаючи відповідні матеріали до компетентних органів; забезпечувати контроль за дотриманням тих вимог і обмежень, які встановлені Законом «Про запобігання корупції», про котрі зазначалось вище.
Національне антикорупційне бюро
Національне антикорупційне бюро, НАБУ - спеціалізований орган правопорядку, який був створений у квітні 2015 року й почав свою повноцінну роботу з грудня того року. НАБУ є органом досудового розслідування корупційних, пов’язаних з корупцією кримінальних правопорушень, віднесених законом до його підслідності. З огляду на те, що корупція в Україні набула надзвичайного поширення, щорічно обліковуються тисячі корупційних діянь, аби уможливити ефективне функціонування НАБУ та запобігти його перевантаженню, детективи Бюро розслідують не всі корупційні злочини, а лише ті, які вчинені високопосадовцями, переліченими у законі, або якщо є значний розмір заподіяної шкоди чи збитків.
Коротке пояснювальне відео про роботу НАБУ
При створенні НАБУ були застосовані нові для української практики механізми: відкриті конкурсні відбори на усі посади, у т.ч. на посаду директора НАБУ (єдиний виняток - посади заступників директора); запроваджено посаду детектива, який виконує одночасно функції слідчогоі та оперативного працівникані функції; встановлені посилені механізми внутрішнього контролю; забезпечено участь громадськості у формуванні органу та контролі за його діяльністю; забезпечено високий рівень підзвітності тощо.
НАБУ забезпечує невідворотність покарання за корупційні злочини й через це орган належить до системи кримінальної юстиції.
Спеціалізована антикорупційна прокуратура
Спеціалізована антикорупційна прокуратура (САП) - це автономний структурний підрозділ у складі Генеральної прокуратури, головним завданням якого є здійснення процесуального керівництва у провадженнях, які розслідує Національне антикорупційне бюро. Таке розмежування випливає із завдань, що стоять перед прокурором.
Слід зазначити, що здійснення кримінального провадження надає не лише можливості викрити злочин та осіб, які його вчинили, але такожй існує ризик зловживання інструментами кримінальної процедури. Одне з завданьРоль прокурора - унеможливити таке зловживання і забезпечити дотримання прав і свобод людини під час здійснення розслідувань. У провадженнях, які розслідують детективи НАБУ, подібне завдання доручене виключно прокурорам САП.
Крім того, прокурори підтримують публічне обвинувачення у суді: коли розслідування завершено і обвинувачена особа постає перед судом, то прокурор власне і підтримує обвинувачення, намагаючись переконати суд поза розумним сумнівом, що особа вчинила злочин.
Тут варто ще раз наголосити на різниці між НАБУ і САП, кожна з цих інституцій має своє завдання: НАБУ проводить слідчу та оперативну роботу у кримінальних провадженнях, безпосередньо здійснюючи розслідування, а прокурори САП - здійснюють процесуальне керівництво у цих провадженнях, погоджують проведення необхідних слідчих дій детективами, слідкують за дотриманням детективами законодавства, після завершення розслідування підтримують обвинувачення у суді, а у певних випадках також представляють інтереси держави у суді. Попри таке розмежування, ці органи можуть бути ефективними лише за наявності злагодженої співпраці між ними, достатньої незалежності кожного з органів та за умови неухильного дотримання представниками НАБУ і САП вимог закону. На жаль, виникали ситуації, коли ці умови порушувались.
Агентство з розшуку та управління активами
Для імплементації в Україні директив ЄС було створено ще один орган, про який не можна сказати, що він має суто антикорупційну спеціалізацію, але оминати увагою його також не варто - мова йде про Агентство з розшуку та управління активами (АРМА). Фактично, цей орган сприяє здійсненню кримінальних проваджень у частині розшуку активів, зокрема за межами України, управляє арештованими активами, якщо їхня вартість перевищує встановлений законом поріг і є відповідне рішення суду, а також сприяє у поверненні незаконно набутих активів з-за кордону. Агентство розпочало повноцінно функціонувати восени 2017 року.
Роль цього органу в системі запобігання та протидії корупції є важливою через те, що часто посадовці вдаються до переховування незаконно набутих активів за межами України, тому АРМА допомагає слідчим і прокурорам віднайти таке майно в інших країнах, наприклад, через обмін інформацією з аналогічними органами чи підрозділами в іноземних країнах.
Вищий антикорупційний суд
Після початку фунціонування НАБУ і САП стало зрозуміло, що поточний стан судової системи в Україні не дозволяє забезпечити повний і об’єктивний розгляд проваджень, які розслідували ці органи. Ще у 2016 році стали виникати суттєві затримки у судовому розгляді справ. Через це набула популярності ідея створення Вищого антикорупційного суду - спеціалізованого суду зі здійснення правосуддя у справах щодо корупційних та пов’язаних з корупцією злочинів. Вперше рекомендацію створити такий суд надали ще навесні 2015 року, однак, законодавчі акти про створення цього суду, засади його формування та особливості його діяльності були ухвалені лише влітку 2018 року. Очікується, що 5 вересня 2019 року цей суд почне свою роботу.
Простіше кажучи, цей суд здійснюватиме судовий розгляд у справах щодо визначеного переліку злочинів, а також здійснюватиме судовий контроль на стадії розслідування цих злочинів - наприклад, надаватиме дозвіл на проведення певних слідчих дій, обиратиме запобіжні заходи для підозрюваних тощо. ВАС діятиме як суд першої та апеляційної інстанцій, його рішення зможуть бути оскаржені у Верховному Суді.
Коротке пояснювальне відео про основні аспекти антикорупційної реформи
3. Що дасть реформа?
Як зазначалось вище, першочергово успішна реалізація антикорупційної реформи дозволить створити та забезпечити належне функціонування механізмів та інституцій, завданням яких є запобігання та протидія корупції. У свою чергу, їхнє належне функціонування дозволить досягнути зниження рівня корупції, а після цього забезпечуватиме її стримування від подальшого поширення.
Успішна реалізація заходів антикорупційної реформи дозволить суттєво змінити баланс ризиків та переваг від корупційного діяння для осіб, які вирішують, чи слід до такого діяння вдаватись. Одночасно мають бути зменшені переваги від корупційної поведінки. В одному з досліджень цього явища С. Роуз-Аккерман слушно відзначає, що «корупція ніколи не є більш як другим найкращим рішенням» (а у тотально корумпованих країнах, напевне, єдиним рішенням, навіть для доступу до базових публічних послуг, наприклад, освіти чи лікування). Усунення існуючих корупційних ризиків має на меті створити ефективні формальні інститути, функціонування яких дозволить усунути потребу звертатись до неформального інституту - корупції. З іншого боку, для тих, хто все ж вважатиме за можливе вчиняти корупційні діяння, хто готовий зловживати своїм службовим становищем заради особистої незаконної вигоди, мають суттєво зрости ризики викриття такого зловживання (насамперед, через збільшення прозорості), а також має зрости вірогідністьбути забезпечене настання відповідальності за вчинені корупційні правопорушення. У сукупності такі заходи дозволять досягнути суттєвого зниження рівня корупції в державі.
«корупція ніколи не є більш як другим найкращим рішенням»
С. Роуз-Аккерман
Як зазначалось вище, корупція зумовлює негативні наслідки для економічного зростання в Україні та для добробуту населення, не дозволяє забезпечити належну реалізацію принципу верховенства права, а тому відчутне зниження рівня корупції в Україні дозволить усунути ці негативні ефекти.
4. Які ризики реформи?
Насамперед, через те, що в Україні рівень корупції залишається досить високим, а саме явище корупції дотепер носить системний характер, то у цієї реформи досить багато супротивників, які завдяки корупційним зловживанням отримують додаткові незаконні прибутки. Через це критично важливою є наявність політичної волі до впровадження цієї реформи. Досвід попередніх п’яти років впровадження цієї реформи засвідчив, що із послабленням волі ключових політичних гравців до впровадження необхідних антикорупційних заходів надзвичайно сильно сповільнюється темп реформи, через що прихильники реформи вимушені витрачати надзусилля на здобуття політичної підтримки необхідних змін. Тим не менш, уроком стало й те, що підтримка широких верств суспільства разом із міжнародними партнерами України може забезпечувати повільний, але прогрес, всупереч інтересам представників політичної еліти.
Успіх антикорупційної реформи залежить і від наявності двох критично важливих якостей для тих, хто залучений до безпосередньої реалізації антикорупційних заходів - відповідні службовці повинні бути як доброчесними, так і компетентними. Відсутність однієї з цих характеристик не дозволить досягнути очікуваних результатів. Тому таку велику увагу експерти приділяють як високим стандартам доброчесності у тих, хто відповідає за впровадження цієї реформи, так і питанням компетенції та належної кваліфікації особи. З практики останніх п’яти років можна згадати досвід створення НАЗК, з якого видно наслідки відсутності у відповідальних осіб хоча би однієї з цих характеристик.
Також важливо не забувати, що успіх та результативність антикорупційної реформи значною мірою залежить від того, наскільки швидко і повно будуть усуватись корупційні ризики у публічному секторі. Як відзначалось вище, в Україні корупційні ризики закладені у сам дизайн певних процесів і процедур, тому їх усунення часто можливе лише через проведення більш глибоких трансформацій, а не лише точкових, «косметичних» змін. Тому темп руху за напрямом усунення корупційних ризиків залежить від того, як швидко впроваджуються комплексні реформи - наприклад, реформа державного управління, реформа управління державними підприємствами і приватизація, реформа енергетичного сектору, судова реформа, реформа органів прокуратури, реформа управління публічними фінансами, реформа публічних закупівель тощо. Якщо така секторальна реформа рухається надто повільно або вектор змін обрано неправильно, то очікування зниження рівня корупції у відповідному секторі ризикують залишитись невиправданими.
5. Міжнародний досвід
Проблема корупції залишається поширеною у багатьох країнах світу. Напевне, неможливо віднайти жодної країни, у якій прояви цього явища відсутні зовсім. Не існує жодного єдиного універсального рецепту, що підходить кожній державі світу, яким чином рівень корупції може бути суттєво знижений. Ці рецепти різняться, оскільки при формуванні антикорупційної політики варто брати до уваги і тип політичного режиму, і соціально-економічні умови, і стан верховенства права у певній країні, й якість врядування тощо - усі ці чинники дозволяють визначити сильні та слабкі місця певної країни, після чого сильні сторони всіляко використовуються для якнайшвидшої імплементації необхідних змін, а ризики, що випливають зі слабких сторін, намагаються мінімізувати. За рахунок цього відбувається адаптація антикорупційної політики до локального контексту. Основні напрями антикорупційної політики свого часу було визначено у Конвенції ООН проти корупції: формування єдиної скоординованої антикорупційної політики; поширення знань щодо запобігання корупції; особливі принципи діяльності державної служби; запровадження стандартів етичної поведінки службовців; запобігання корупції у державних закупівлях та управлінні державними фінансами; посилення прозорості державного сектору; зміцнення чесності та непідкупності судової системи та органів прокуратури; превентивні заходи у приватному секторі; протидія відмиванню коштів, отриманих корупційним шляхом; криміналізація корупційних діянь та створення ефективних інструментів їх розслідування; здійснення міжнародного співробітництва.
В українській антикорупційній реформі можна віднайти елементи досвіду багатьох країн. Наприклад, багато спільного існує з Румунією. У цій країні існує два спеціалізованих антикорупційних органи - Національний антикорупційний директорат, який є органом, що займається кримінальним переслідуванням за корупційні злочині, та Національне агентство доброчесності, яке є адміністративним органом, зосередженим на контролі за статками публічних службовців та регулюванні конфліктів інтересів. Порівняння з українською архітектурою антикорупційних органів дозволяє виявити схожість - створення окремого органу в системі кримінальної юстиції та адміністративного органу, які мають відмінні завдання. Натомість, є й певна відмінність - якщо у Румунії існує лише один орган спеціалізований орган у системі кримінальної юстиції, то в Україні є два окремі органи - як орган прокуратури та окремий орган досудового розслідування. Ще одним прикладом іноземного досвіду (з Чехії, Румунії та Молдови), застосованого в Україні, можна назвати запровадження перевірок публічних службовців на доброчесність, коли створюється ситуація, максимально наближена до обставин реального життя й відбувається перевірка, чи готовий публічний службовець вдатись до недоброчесної поведінки. Наразі цей механізм працює лише в окремих органах (наприклад, у НАБУ), але планується його поширити на більшість представників публічного сектору.
6. Хто відповідає за впровадження реформи?
Як ми вже побачили вище, одну з провідних ролей у впровадженні цієї реформи мало би відігравати Національне агентство з питань запобігання корупції. Насамперед, НАЗК мало би визначати вектор подальшого руху реформи та її пріоритети, базуючись на аналізі поточного стану. Загалом, заходи антикорупційної реформи мали би визначатись єдиним документом - Антикорупційною стратегією, яку має розробляти НАЗК, передавати її на розгляд Уряду, а далі вона має бути затверджена Верховною Радою. Однак, жодного разу цей порядок ще не спрацював - стратегію на 2018-2020 роки НАЗК розробило, але її розкритикували громадськість, міжнародні фахівці, а профільний парламентський комітет рекомендував відхилити цей законопроект. Зараз представники громадськості презентували своє бачення нової Антикорупційної стратегії.
Значну роль у впровадженні антикорупційної реформи відіграє Верховна Рада, як через прийняття Антикорупційної стратегії, так і через прийняття інших законів, які необхідні для її реалізації, а також здійснення парламентського контролю за ходом цієї реформи.
Кабінет Міністрів уповноважений приймати Державну програму з реалізації Антикорупційної стратегії. Ключова відмінність між цими документами полягає у тому, що Антикорупційна стратегія є більш загальним документом, що визначає ключові заходи, пріоритетні напрями, а Державна програма фактично є дуже деталізованим планом дій, у якому для кожного заходу визначаються терміни виконання, відповідальні органи, індикатори виконання, визначаються обсяги фінансування для реалізації необхідних заходів тощо. Уряд також має здійснювати періодичний перегляд цього документу. За впровадження реформи також відповідальні й державні органи, які згадуються в якості виконавців у Державній програмі.
Національне антикорупційне бюро та Спеціалізована антикорупційна прокуратура забезпечують відповідно здійснення розслідування та підтримання публічного обвинувачення в суді щодо корупційних кримінальних правопорушень, які або вчинені найвищими посадовцями держави, або заподіяли значної шкоди. Якщо одна з цих ознак відсутня, то корупційні злочини за правилами підслідності розслідуються Державним бюро розслідувань та органами поліції, а процесуальне керівництво такими розслідуваннями та підтримку публічного обвинувачення в суді здійснюють органи прокуратури.
Слід відзначити, що зараз активізувалась діяльність Національної ради з питань антикорупційної політики - це консультативно-дорадчий орган при Президенті України, який включає до свого складу представників державних органів, бізнес-спільноти та громадськості. Цей орган фактично виконує дорадчу роль і надає Президенту пропозиції щодо вдосконалення процесу запобігання і протидії корупції.
У порівнянні з іншими реформами, у впровадженні саме антикорупційної реформи, напевне, найбільш помітною є роль, яку можуть відігравати громадянське суспільство та міжнародні партнери України при втіленні загальнодержавних змін.
«в Україні громадянське суспільство є тягловим псом, а не сторожовим псом»
Валерій Пекар
Громадянське суспільство в Україні відіграє таку роль, яка є дещо відмінною від притаманної громадськості у сталих, розвинених демократіях: як відзначав один з авторів, в Україні громадянське суспільство є «тягловим псом, а не сторожовим псом» («sled dog, not a watchdog»). У сталих демократіях громадськість виконує роль «watchdog», контролюючи дії влади та намагаючись їх скоригувати у випадку незгоди з ними. В Україні контекст є відмінним: державні інституції, на жаль, досі не мають спроможності якісно формулювати державні політики та кроки, які мають бути зроблені у тій чи іншій сфері. Тому громадськість де-факто допомогає органам влади визначити напрям подальшого руху тієї чи іншої державної політики - антикорупційна реформа тут не є винятком.
Навіть шляхом створення нового спеціалізованого органу, відповідального за антикорупційну політику - вже неодноразово згаданого НАЗК - поки що якість формування цієї політики не вдалось суттєво підвищити, тому громадськість продовжувала відігравати провідну роль у просуванні цієї реформи та формулюванні її наступних кроків і в останні роки.
Поза цим, українське громадянське суспільство не відмовляється і від ролі «сторожового пса» (watchdog), контролюючи як сталість й дієвість запроваджених антикорупційних інститутів, так і контролюючи загалом діяльність публічного сектору, у т.ч. шляхом використання нових інструментів.
Слід також відзначити, що громадянське суспільство в Україні є активним як на національному рівні, так і на регіональному й місцевому рівнях, хоча на останніх й існують серйозні перешкоди для діяльності активістів. Громадські організації, які працюють на загальнонаціональному рівні, зосереджують свою увагу на пропозиціях щодо державної антикорупційної політики, тобто, пропонують ті чи інші заходи, які могла би впровадити держава, аби зменшити рівень корупції та посилити дієвість антикорупційних інститутів. Через це вони значно меншою мірою займаються розслідуваннями конкретних кейсів. Організації національного рівня не створюють своїх представництв у регіонах як через обмеженість ресурсів, так і через згаданий вище відмінний фокус своєї роботи. Водночас, варто відзначити, що все більше посилюється співпраця між ГО національного та місцевого рівнів, а організації, які працюють на загальнодержавному рівні, все більшу увагу приділяють питанням зловживань на місцях, що стало ще більш актуальним з початком реалізації реформи децентралізації.
Міжнародні партнери сприяють у проведенні цієї реформи як мотивуванням до проведення необхідних заходів через їх включення до своїх вимог, так і наданням значного обсягу технічної допомоги. Вимоги міжнародних партнерів допомагали поставити на порядок денний найважливіші кроки антикорупційної реформи, наприклад, питання створення Вищого антикорупційного суду, запровадження електронного декларування активів публічних службовців або забезпечення незалежності спеціалізованих антикорупційних органів.
Технічна допомога надається у значному обсязі й вона допомогає забезпечети потрібний аналіз та експертизу, створювати нові електронні інструменти та програмне забезпечення для них (наприклад, реєстр електронних декларацій публічних службовців або система електронного управління кримінальними провадженнями для НАБУ і САП); проводити навчання для публічних службовців та громадськості; поширювати навчальні матеріали та публікації з найбільш актуальними напрацюваннями чи передовими міжнародними стандартами; посилювати ефективність та компетенцію громадськості тощо.
7. За що критикують реформу?
Усе, що відбувається навколо антикорупційної реформи, точно належить до найбільш дискусійних тем. Надзвичайно легко побачити критику заходів, які втілюються.
Критикується сама ідея зі створенням нових спеціалізованих антикорупційних органів - хтось вважає, що вони в принципі не були потрібні, хтось критикує не саму ідею, а як вона була втілена, а хтось висловлює своє незадоволення результатами роботи новостворених органів. Чи потрібно було створювати нові органи для запобігання та протидії корупції? На переконання автора цих рядків, це було безальтернативним варіантом, з огляду на цілий ряд аргументів. Такий підхід повною мірою відповідає міжнародним стандартам, наприклад, вимогам Конвенції ООН проти корупції, яка вимагає від держав забезпечувати необхідний рівень незалежності та спеціалізації таким органам. Чи правильним був дизайн створених органів? Це питання без однозначної відповіді, оскільки у світі існують різні підходи до створення подібних органів, немає якогось єдиного підходу, що всюди зміг спрацювати, українська модель так само і свої переваги, і свої недоліки. Значної критики зазнають і новостворені органи, насамперед, через незадоволення суспільством ефективністю їхньої роботи.
Також легко зустріти критику про те, що в українській антикорупційній політиці надмірна увага приділяється забезпеченню невідворотності покарання за корупцію. Водночас, загальновизнаною є потреба створення дієвих механізмів притягнення до відповідальності за вчинення корупційних правопорушень, а також потреба в існуванні достатніх санкцій, які матимуть стримувальний, превентивний ефект. Без цього забезпечити дотримання будь-яких правил буде неможливо, а усі заходи із запобігання корупції впливатимуть на форми існування корупції, але зниження її рівня, якщо і буде відбуватись, то залишатиметься короткостроковим і не зможе набути сталого характеру.
Антикорупційну реформу критикують і за невисокі темпи усунення корупційних ризиків у різних секторах. Це пов’язано з тим, що впровадження цих заходів залежить від того, наскільки швидко просувається трансформація того чи іншого органу, того чи іншого сектору. Наприклад, завдяки наявності волі та компетенції в команди, яка займалась реформою публічних закупівель, вдалось досягнути суттєвого прогресу у цій сфері, але значно меншого успіху перед цим вдалось досягнути в усуненні корупційних ризиків у діяльності митниці та податкової служби.
Як висвітлюють антикорупційну реформу?
Можна виділити три великі групи матеріалів щодо корупції та антикорупційної реформи в Україні - матеріали щодо змісту антикорупційної реформи, її заходів та досягнутих результатів; матеріали щодо власне корупційних зловживань та порушень антикорупційного законодавства посадовцями; матеріали щодо конкретних кейсів та розслідувань, які провели антикорупційні органи.
Матеріали щодо антикорупційної реформи часто з’являються внаслідок виникнення певних проблемних ситуацій, а в статтях чи сюжетах цим подіям надається оцінка, причини їх виникнення та шляхи усунення. Тобто, комунікація самої реформи як такої не є системною і сильно залежить від інформаційних приводів. У таких матеріалах здебільшого приділяється увага одній конкретній ситуації без урахування ширшого контексту та його пояснення, що негативно впливає на повноту висвітлення. Часто у таких матеріалах не відображені причинно-наслідкові зв’язки, що може приводити до хибних висновків. При висвітленні ходу антикорупційної реформи важливо також звертатись до неупереджених фахівців, які зможуть надати об’єктивну оцінку подіям - до громадськості, науковців, міжнародних експертів тощо.
Віталій Шабунін про міфи щодо антикорупційної реформи
Висвітлення конкретних корупційних кейсів та зловживань публічних службовців серйозно збільшилось з 2014 року, що принаймні частково є наслідком підвищення прозорості та відкритості державного сектору, а також суттєвого посилення спроможності журналістів-розслідувачів та активістів як на національному, так і на локальному рівні.
Що стосується третьої групи журналістських матеріалів, помітними є певні системні недоліки таких матеріалів. Наприклад, у них часто можна знайти коментарі щодо перспектив того чи іншого розслідування від осіб, які очевидно не могли володіти усіма матеріалами справи, аби давати оцінку перспективам того чи іншого розслідування: дивними виглядають коментарі щодо перспектив проваджень ще на стадії оголошення повідомлень про підозру певним особам, яка не є останньою і після якої досудове розслідування ще продовжується, а отже сторона обвинувачення може збирати докази, які були б достатніми для доведення винуватості особи поза розумним сумнівом у суді. Надмірну увагу ЗМІ приділяють факту початку здійснення досудового розслідування - така новина лише означає, що певний орган досудового розслідування має у межах кримінального провадження перевірити ті чи інші обставини, які можуть свідчити про вчинення кримінального правопорушення. Однак, цілком можливо, що вони не підтвердяться й провадження буде закрите, наприклад, через відсутність події правопорушення або відсутність складу злочину в діях особи. Також медіа приділяють значну увагу обранню підозрюваним запобіжних заходів після стадії повідомлення про підозру, однак, майже не приділяють уваги судовому розгляду, що відбувається після завершення досудового розслідування та спрямування обвинувального акта до суду. При цьому, саме на цій стадії сторона обвинувачення наводить усі зібрані нею докази та намагається довести винуватість певної особи, у той час як при обранні запобіжного заходу обвинувачення переконує суд в обґрунтованості підозри у вчиненні особою певного кримінального правопорушення та обґрунтовує ризики, через які просить застосувати до особи той чи інший запобіжний захід (напр., тримання під вартою, домашній арешт тощо). Також журналістам слід пам’ятати, що, відповідно до Конституції України, особа вважається невинуватою у вчиненні злочину і не може бути піддана кримінальному покаранню, доки її вину не буде доведено в законному порядку і встановлено обвинувальним вироком суду.
9. Найпоширеніші питання й відповіді на них
Чи є ефективними новостворені інституції?
З огляду на дуже різний стан справ у різних інституціях, надати одну узагальнену оцінку навряд можливо. Так, існує консенсус щодо незадовільної діяльності Національного агентства з питань запобігання корупції - негативну оцінку цьому органу надавали як міжнародні експерти, так і національні експерти й представники громадськості. На жаль, не вдалось забезпечити як незалежність цього органу від політичних впливів, так і належний рівень кваліфікації принаймні частини його працівників. Через усе це наразі громадськість активно відстоює потребу перезавантаження цього органу.
Що стосується діяльності Спеціалізованої антикорупційної прокуратури, то цей орган отримує неоднозначні оцінки. Попри наявність спільних успіхів НАБУ і САП у розслідуваннях високопосадової корупції, навесні 2018 року було викрито незаконні дії керівника САП, які стали підставою для притягнення його до дисциплінарної відповідальності. Однак, через втрату довіри до керівництва Спеціалізованої антикорупційної прокуратури громадськість та міжнародні партнери неодноразово закликали до зміни керівництва цього органу. Діяльність Національного антикорупційного бюро в цілому оцінюється найкраще, особливо у порівнянні з іншими новоствореними інституціями. Наприклад, загалом позитивну оцінку НАБУ отримало від чотирьох визнаних міжнародних експертів під час проведення оцінювання діяльності Бюро. Втім, це не означає, що в НАБУ відсутні будь-які порушення чи проблеми. Наприклад, окремі працівники Бюро припускались порушень, що виявили скандали з «Укроборонпромом» або з незаконними діями щодо одного з адвокатів.
Результати діяльності НАБУ та САП все ж позитивно вирізняються від інших органів досудового розслідування та органів прокуратури хоча б тим, що детективи і прокурори успішно завершували розслідування щодо високопосадовців, які тривалий час вважались в Україні недоторканими. Водночас, підтвердити цю позитивну оцінку можна було би лише обвинувальними вироками, які наразі у справах НАБУ і САП майже відсутні - і наразі причиною цього є не якість проведених розслідувань, а об’єктивна неспроможність судової системи у нинішньому стані розглядати такі провадження, що і стало причиною створення Вищого антикорупційного суду. Лише за наявності судових рішень, в яких буде оцінюватись, зокрема, допустимість зібраних детективами і прокурорами доказів, їхня повнота, доведеність винуватості особи, можна буде давати оцінку діяльності НАБУ і САП. Наразі просто відсутня база для проведення такого повноцінного аналізу.
Чи стає в Україні менше корупції?
Як зазначається у дослідженні Global Corruption Barometer 2016, 38% українських респондентів зізнались у тому, що вони або члени їх сімей протягом останнього року робили неофіційні платежі чи подарунки представникам публічних інституцій. Дещо схожі показники продемонструвало й інше дослідження, проведене у 2018 році: тоді 41% респондентів зізнались, що вони або члени їх сімей стикались з корупцією протягом останніх 12 місяців. Динаміка цього показника є позитивною: ще у 2007 році таких респондентів було 67%, а у 2011 році - 60,1%. Однак, подібні показники все одно є дуже високими й перевищують аналогічні показники навіть багатьох пострадянських країн, не кажучи про показники країн ЄС, навіть країн з групи «нових членів». Це свідчить про те, що в Україні досі потрібно здійснити багато кроків для подолання побутової та адміністративної корупції, яка найчастіше виникає під час контактів громадян та державних інституцій.
Складніше оцінити, яким чином реформа вплинула на стан політичної корупції. Вже згадане вище опитування Global Corruption Barometer 2016 свідчить, що українці переконані у високому рівні корумпованості українських політиків: так, 64% українських респондентів відповіли, що всі або більшість членів українського парламенту є корумпованими. За цим показником ми посіли друге місце серед усіх країн Європи та Центральної Азії, «програвши» перше місце Молдові. Звісно, показник сприйняття населенням не відображає реальну кількість корупційних правопорушень, які вчиняють політичні діячі, однак, він означає, що громадяни вважають політичну сферу в державі значно корумпованою.
Чи вже є приклади покарання за корупцію?
Кримінальна статистика свідчить про те, що в Україні щорічно несуть відповідальність за корупційні та пов’язані з корупцією кримінальні правопорушення сотні осіб. Так, лише у 2018 році за такі кримінальні правопорушення засудили більше тисячі осіб, але це лише трохи більше половини від кількості осіб, щодо яких були прийняті судові рішення, які набрали законної сили. Щодо багатьох осіб справи закриваються у судах. Ще більш проблемно, що багатьох осіб звільняють від покарання (1/5 усіх засуджених у 2018 році), а покарання у вигляді позбавлення волі призначили лише 45 особам. Тобто, дотепер не вдається забезпечити достатній стримуючий ефект від кримінального покарання за корупцію.
45 осіб
позбавлені волі через корупцію
Окремо варто наголосити, що до відповідальності притягуються здебільшого особи, які обіймають посади середньої чи нижчої ланки у публічному та приватному секторах. Високопосадовці, попри проведені щодо них розслідування, які було успішно завершено та передано до суду, залишаються без вироків, які набрали законної сили.
Це дозволяє окремим посадовцям маніпулювати тим, що нібито НАБУ і САП є неефективними, у той час як органи прокуратури та інші органи досудового розслідування демонструють значно кращі результати. Однак, як свідчить аналіз проблеми з відсутністю судових рішень у провадженнях НАБУ і САП, проблема наразі виявляється не стільки в цих органах, які загалом виконують покладені на них завдання, а в судовій системі, яка неспроможна розглянути ці справи повно, об’єктивно та у розумні строки. Якби якість роботи детективів НАБУ і прокурорів САП була б очевидно незадовільною, то існували б десятки виправдувальних вироків - натомість, у переважній більшості проваджень будь-яке кінцеве рішення відсутнє. Наразі у провадженнях цих органів є лише два виправдувальних вироки, які оскаржуються і не набрали законної сили.
Підсумовуючи, в Україні дотепер не вдалось забезпечити покарання за високопосадову корупцію, яка є найбільш загрозливою для належного функціонування держави. Однак, прогрес за останні роки таки варто відзначити, оскільки справи щодо топ-посадовців вже доходять до стадії судового розгляду, а його об’єктивність та здійснення у розумні строки має забезпечити створення Вищого антикорупційного суду. Без цього існують прецеденти покарання українських топ-посадовців за межами України - мова йде про справу щодо експрем’єра Павла Лазаренка, засудженого у США.
Де шукати інформацію про корупцію та про антикорупційну реформу?
Про стан реалізації антикорупційної реформи постійно повідомляють як згадані у цій статті спеціалізовані органи, так і громадські організації. З новинами антикорупційної реформи можна завжди ознайомитись на веб-сайтах цих органів та організацій, які наведені нижче. Комплексні оцінки стану реалізації антикорупційних заходів можна знайти в щорічних доповідях щодо стану реалізації антикорупційної політики в Україні, які готує НАЗК; в альтернативних звітах щодо оцінки ефективності антикорупційної політики, які готують експерти з інститутів громадянського суспільства (таких періодичних звітів вже було підготовлено три); у звітах міжнародних організацій щодо виконання Україною своїх зобов’язань в антикорупційній сфері. Усі ці матеріали легко знайти у розділі «Корисні посилання» нижче.
Що стосується пошуку інформації про конкретні прояви корупції, то з 2014 року Україна досягла значного прогресу в забезпеченні відкритості та публічності відомостей про діяльність публічного сектору, завдяки чому зараз існує значна кількість джерел, що можна використовувати будь-якій особі, нижче лише деякі поширені приклади:
- Державний реєстр речових прав на нерухоме майно;
- Єдиний державний реєстр МВС України;
- Єдиний державний реєстр осіб, які вчинили корупційні або пов’язані з корупцією правопорушення;
- система електронних закупівель «Prozorro»;
- система електронних продажів «Prozorro.Sale».
На основі даних з цих джерел створюються додаткові електронні ресурси, які полегшують роботу з цими джерелами, наприклад: портал «Declarations»; «Ring»; «Youcontrol»; «Opendatabot» тощо.
Водночас, досі значна частина відомостей державних органів залишається лише у паперовому вигляді та не оприлюднюється онлайн, тому досі залишаються важливим інструментом і запити на доступ до публічної інформації.
До кого можна звертатись за коментарями щодо антикорупційної реформи у регіонах?
У регіонах надавати коментарі журналістам могли би як представники відповідних органів державної влади, органів місцевого самоврядування, так і представники громадськості. У багатьох регіонах щонайменше за кілька останніх років з’явились потужні місцеві організації, які активно впроваджують реформу на місцевому рівні (наприклад, сприяючи запровадженню електронних публічних закупівель чи підвищуючи прозорість органів місцевого самоврядування) та здійснюють моніторинг діяльності публічного сектору для виявлення корупційних практик та належного реагування на них. Водночас, неможливо оминути і практику створення «фейкових» громадських організацій, які використовуються для дискредитації громадського руху або переслідують власні політичні чи інші цілі. Коментарі представників таких організацій, вірогідно, не будуть об’єктивними, повними та всебічними.
Також журналісти іноді звертаються і до організацій національного рівня, аби вони надали коментарі або пояснення щодо обставин локального чи регіонального рівня - наприклад, щодо притягнення певних осіб до відповідальності за корупційні правопорушення, можливі наслідки, вплив реалізації антикорупційної реформи на питання місцевого значення тощо.
Чи беруть до уваги журналістські матеріали державні органи?
Органи досудового розслідування, органи прокуратури з 2014 року стали значно активніше брати до уваги матеріали журналістських розслідувань та враховувати їх під час розслідувань. Найбільш активно на ці матеріали зараз реагують НАБУ і САП, коли після виходу сюжетів починалось розслідування: наприклад, щодо колишнього першого заступника голови СБУ або окремих епізодів можливих зловживань на ДП «Укроборонпром».
Водночас, частими є випадки, коли слідчі або прокурори не завжди розпочинають розслідування не лише після виходу певного розслідування, але й подання повідомлення про вчинення кримінального правопорушення, у якому викладені ті ж обставини, що виявлені журналістами. Стаття 214 КПК України передбачає, що слідчий або прокурор невідкладно, але не пізніше 24 годин після подання заяви, повідомлення про вчинене кримінальне правопорушення або після самостійного виявлення з будь-якого джерела обставин, що можуть свідчити про вчинення кримінального правопорушення, зобов’язані внести відповідні відомості до Єдиного реєстру досудових розслідувань (ЄРДР), розпочати розслідування та через 24 години з моменту внесення таких відомостей надати заявнику витяг з ЄРДР. Однак, часто слідчі та прокурори це правило порушують - у такому випадку заявник може оскаржити рішення, дії чи бездіяльність слідчого, прокурора в судовому порядку відповідно до КПК України. Судова практика не має єдності: судді мають різне тлумачення приписів ст. 214 КПК України і тому можна віднайти як ухвали, якими орган досудового розслідування зобов’язують розпочинати кримінальне провадження, так і такі, якими в цьому відмовляють.
Як журналістам, які пишуть про корупцію, захиститись від переслідувань?
На жаль, практика переслідувань журналістів за висвітлення ними корупційних зловживань в Україні продовжується. При цьому, часто відсутня належна реакція органів правопорядку, які виявляються нездатними повно та об’єктивно розслідувати обставини, які містять ознаки кримінальних правопорушень щодо журналістів. У таких випадках журналістам, які матимуть статус потерпілого у кримінальному провадженні, важливо бути обізнаними зі своїми правами, якими вони володіють відповідно до КПК України, та активно їх використовувати. Не менш важливо публічно висвітлювати обставини переслідувань та повідомляти у дозволеному обсязі про стан розслідування таких переслідувань. Це може бути додатковим чинником, який змусить належно розслідувати випадки тиску чи погроз журналістам тощо. Така публічність може сприяти залученню громадськості та міжнародних партнерів України до захисту прав журналістів. Втім, системно усунути проблеми захисту журналістів від переслідувань можливо лише забезпечивши належне виконання органами правопорядку своїх функцій, чого наразі не відбувається і що ставить під загрозу не лише права і свободи журналістів, але й загрожує дотриманню прав будь-якої особи.
Корисні посилання
- Конвенція ООН проти корупції: http://bit.ly/2P9xOh7
- Закон України «Про засади державної антикорупційної політики в Україні (Антикорупційна стратегія) на 2014-2017 роки»: http://bit.ly/30qNiOH
- Закон України «Про запобігання корупції»: http://bit.ly/31UMjGR
- Закон України «Про Національне антикорупційне бюро України»: http://bit.ly/2zhS9WJ
- Закон України «Про Вищий антикорупційний суд»: http://bit.ly/31SVgAC
- Кримінальний кодекс України: http://bit.ly/2ZmBiwq
- Кримінальний процесуальний кодекс України: http://bit.ly/2zgKN5D
- Кодекс України про адміністративні правопорушення: http://bit.ly/2TSB5A5
- Державні інституції в антикорупційній сфері в Україні (інфографіка): http://bit.ly/2HkquIX
- Правові засади та практичні аспекти запобігання корупції: Лекційні матеріали: http://bit.ly/2MDKbA3
- Посібник викривачам корупції: http://bit.ly/33PbSel
- Посібник «Ефективні інструменти доступу до публічної інформації та захисту прав журналістів»: http://bit.ly/2NokNh3
- Transparency International Corruption Perception Index: http://bit.ly/2L4G78n
- Альтернативний звіт щодо оцінки ефективності державної антикорупційної політики (2015): повна версія
- Альтернативний звіт з оцінки ефективності впровадження державної антикорупційної політики (2017): повна версія; резюме
- Альтернативний звіт з оцінки ефективності впровадження державної антикорупційної політики (2019): повна версія; резюме
- Дорожня карта РПР на 2015 рік, розділ «Реформа антикорупційного законодавства»: http://bit.ly/33U3MB5
- Дорожня карта РПР на 2016-2017 роки, розділ «Антикорупційна реформа»: http://bit.ly/2L5ZQ7I
- Дорожня карта РПР на 2019-2023 роки, розділ «Антикорупційна реформа»: http://bit.ly/33QRTfu
- Map of Anticorruption Conditionalities: http://bit.ly/2Hkuc5n
- Istanbul Anti-corruption Action Plan country reports, Ukraine: http://bit.ly/2Pp0GSL
- GRECO evaluations, Ukraine: http://bit.ly/2L1pqLd
- Державні органи, громадські організації, експерти у сфері антикорупційної реформи
Ключові державні органи у сфері запобігання та протидії корупції
Національне агентство з питань запобігання корупції
Національне антикорупційне бюро
Спеціалізована антикорупційна прокуратура
Адреса: м. Київ, вул. Ісаакяна, 17
Тел.: +38 044 200 4954
Електронна пошта: mediasap@gp.gov.ua
Вищий антикорупційний суд
Агентство з розшуку та управління активами
Громадські організації
Громадська організація «Transparency International Україна»
Громадська організація «Центр політико-правових реформ»
Громадська організація «Центр протидії корупції»
Громадська організація «Statewatch»
Окремі регіональні громадські організації
Громадська організація «Платформа Громадський контроль»
Громадська організація «Харківський антикорупційний центр»
Громадська організація «Центр громадського моніторингу та досліджень»
За коментарями можна звертатись до представників вищезгаданих громадських організацій, які зможуть надати фахову оцінку тим чи іншим обставинам, пов’язаним з антикорупційною реформою.
Програми журналістських розслідувань
Програма «Схеми: корупція в деталях»
Bihus.info
Слідство.інфо
Тест до розділу

Вже майже 20 років в Україні діє мораторій на продаж земель сільськогосподарського призначення, обмежуючи права та свободи землевласників, перешкоджаючи повноцінному розвитку ринку землі та уповільнюючи економічне зростання країни.
1. У чому полягає земельна реформа[1]
Проведення повноцінної земельної реформи в Україні — передача у приватну власність земельних ділянок та формування ринку землі стало одним із ключових завдань, які постали перед керівництвом країни після здобуття незалежності. Та попри початкову позитивну динаміку в 1990-х (прийняття Земельного кодексу, низки постанов Верховною Радою України, проведення грошової оцінки земельних ділянок та подальшого розпаювання), у 2001 році процес проведення земельної реформи був тимчасово призупинений введенням мораторію (заборони) на продаж земель сільськогосподарського призначення, що фактично зупинив створення повноцінного ринку та загальмував процес розвитку сільського господарства.
Після введення мораторію як «тимчасового заходу з метою забезпечення нормативного врегулювання земельних відносин і створення інфраструктури ринку землі», його щороку продовжує Верховна Рада прийняттям відповідних законів, фактично заморожуючи статус-кво.
Однак варто пам’ятати, що просте скасування мораторію (або його неподовження) не дорівнює відкриттю ринку землі і, таким чином, не є достатньою для проведення повноцінної земельної реформи, адже для цього, згідно із Земельним кодексом України, необхідно прийняти закон «Про обіг земель сільськогосподарського призначення». Для повноцінного проведення земельної реформи необхідно або скасувати 14 і 15 пункти Перехідних положень Земельного кодексу, або прийняти закон, що буде дублювати Земельний кодекс.
Станом на лютий 2019 року були заявлені вже 5 законопроектів, які мають за мету врегулювати правові відносини в земельній сфері. Ці законопроекти розробляють Держгеокадастр, Міністерство аграрної політики та декілька груп депутатів. Станом на липень 2019 року, лише два законопроекти було зареєстровано (законопроекти № 4355, № 5535), але жоден із них не був ухвалений Верховною Радою.
На жаль, тема земельної реформи наразі є заполітизованою, а питання власності на землю стало одним із найбільш контроверсійних як серед українських політиків, так і серед представників громадянського суспільства. Проте існування мораторію на продаж сільськогосподарських земель спричиняє цілу низку проблем:
- мораторій порушує статтю 41 Конституції України, що гарантує права власності громадян, та Перший протокол до Конвенції про захист прав і основних свобод людини;
- відсутність ринку землі призводить до недоотримання потенційного доходу землевласниками через низьку вартість оренди й тиск із боку орендарів та неможливість повноцінного використання землі як активу;
- мораторій сприяє існуванню тіньового ринку землі в Україні, спричиняючи втрати для державного бюджету;
- відсутність ринку землі негативно впливає на міжнародний імідж країни та суперечить рекомендаціям світових фінансових інституцій (Меморандуму між Україною та Міжнародним валютним фондом).
Коротке пояснювальне відео про земельну реформу
Ба більше, 22 травня 2018 року Європейських суд із прав людини визнав мораторій на продаж землі сільськогосподарського призначення в Україні порушенням права людини на приватну власність, закріпленого у статті 1 Європейської конвенції з прав людини. У рішенні також ідеться про непостійний та частково суперечливий характер підходу держави до питання скасування мораторію. Суд рекомендує державі в «розумні строки» ухвалити більш збалансоване законодавство, що може дозволити вийти з фази «законодавчої стагнації» у сфері земельної реформи. Таким чином, можна говорити про створення міжнародного прецеденту засудження на найвищому рівні мораторію як протиправного обмеження.
За скасування мораторію також виступають уже 48 організацій, які увійшли до Громадської коаліції за скасування мораторію, що об’єднує сільськогосподарських виробників, підприємства, громадські організації, банки та асоціації.
У лютому 2018 року мораторій на продаж земель сільськогосподарського призначення було продовжено відповідним законом до 1 січня 2020 року. Скасувати мораторій та відкрити ринок земель сільськогосподарського призначення повинна Верховна Рада України прийняттям відповідного Закону.
Проблема полягає у відсутності необхідного законопроекту про обіг земель сільськогосподарського призначення. Кабінет Міністрів із 2016 року щороку бере на себе зобов’язання до 1 березня наступного року подати такий законопроект, однак порушує його щоразу. Профільний аграрний комітет Верховної Ради також не подав відповідного законопроекту.
Отже, основними складовими земельної реформи є скасування мораторію на продаж земель сільськогосподарського призначення та запуск повноцінного ринку землі, що є необхідним кроком для подальшого розвитку агросектору в Україні.
2. Позиції політичних партій[2]
«Слуга народу»

Враховуючи актуалізацію теми земельної реформи у зв’язку з виборами президента та позачерговими виборами до Верховної Ради, питання мораторію знову стоїть на порядку денному. Зокрема, у програмі новообраного президента України Володимира Зеленського одним із пріоритетів визначено «формування прозорого ринку сільськогосподарських земель в Україні».
Крім того, Володимир Зеленський уже заявив про наміри прийняти відповідний закон до кінця поточного року, що дозволить запустити повноцінний ринок землі вже у 2020 році.
Також голова фракції «Слуга народу» (яка отримала монобільшість у Верховній Раді ІХ скликання) та секретар Національної інвестиційної ради Давид Арахамія заявив, що Україні необхідний відкритий ринок землі.
«То, чего все одновременно и боятся и хотят — рынок земли. Планируем выработать некую политику. Сразу скажу, что рынок нужен, а в какой форме это будет… То ли это будет экспериментально, вначале государственные земли, то ли это будет сразу, но с какими-то ограничениями, то ли будут преференции у украинцев. Мы еще не определились, работаем с ассоциациями», — заявив Арахамія в інтерв’ю виданню «АгроЮг» за 22 липня 2019 року.
Таким чином, враховуючи прагнення новообраного президента України, а також наявність одноосібної більшості у пропрезидентської партії, запуск ринку землі цілком можна очікувати вже у наступному році.
«Європейська солідарність»

У політичній програмі партії «Європейська солідарність» зазначено, що земельна реформа необхідна для економічного розвитку сільського господарства: «Ключове завдання реформи сільського господарства — формування прозорого ринку землі. Це відкриє нові можливості для надходження інвестицій в аграрний сектор та активного виходу української продукції на міжнародні ринки».
У коментарі для «Економічної правди» представники партії наголосили, що «Європейська солідарність» «виступає за те, щоб власники землі були захищені Земельним кадастром та мінімальними цінами на землю».
«Опозиційна платформа — За життя»

У програмі політичної партії «Опозиційна платформа — За життя» зазначається: «Приватизації с/г землі мають передувати прийняття законодавства про ринок земель, завершення формування земельного кадастру, розмежування землі державної і комунальної форми власності, формування системи справедливої оцінки землі, а також введення антимонопольних обмежень в процесі її продажів і концентрації. А саме питання приватизації повинно стати предметом всеукраїнського референдуму».
Проте депутати партії не виступали ініціаторами законопроектів про ринок землі чи проведення референдумі.
«Голос»

У програмі партії «Голос» зазначається: «Ми створимо чесний та прозорий земельний ринок, на якому агрохолдинги не зможуть за копійки орендувати землю у її власників-селян. Для цього ми забезпечимо якісне наповнення та роботу електронного земельного кадастру, правила користування землею, а малим фермерам надамо пільгові кредити для купівлі землі та розвитку бізнесу. Після запуску ринку землі державні та комунальні землі будуть продаватися та надаватись в оренду через відкритий електронний аукціон. Інформація буде доступна для всіх у режимі онлайн. Можливість для олігархів скуповувати землю буде законодавчо обмежена».
Також у коментарі для «Економічної правди» представники партії наголосили, що вони виступають «за введення ринку з 2020 року з обмеженнями на концентрацію земель в одних руках. У партії вважають, що право купувати землю повинні мати лише українські громадяни та юрособи з кінцевими бенефіціарами українцями».
Таким чином, можна простежити загальну підтримку відкриття ринку землі (з урахуванням різних позицій щодо наявності та видів обмежень) більшістю політичних сил, представлених у парламенті. Крім того, враховуючи позицію президента України та представників партії «Слуга народу», цілком імовірно, що до кінця 2019 року мораторій на продаж земель сільськогосподарського призначення буде врешті-решт скасовано, а у 2020 році в Україні нарешті запрацює ринок землі.
[1]
[1] Більше інформації за посиланнями: https://www.epravda.com.ua/publications/2017/12/7/631927/https://voxukraine.org/uk/category/fokus/zemelna-reforma/;
https://voxukraine.org/uk/yak-zemelnij-moratorij-zrobiv-ukrayinsku-ekonomiku-krihkoyu-i-vrazlivoyu-rezultati-doslidzhennya/
https://www.epravda.com.ua/columns/2017/12/6/631907/
[2]
[2] Більше інформації за посиланнями:
https://agropolit.com/spetsproekty/603-prihilniki-i-protivniki-znyattya-zemelnogo-moratoriyu-ta-vilnogo-rinku-zemli
3. Можливі сценарії розвитку подій[1]
Говорячи про подальший розвиток земельного питання в Україні, можна виділити п’ять основних можливих сценаріїв.
- Зняття мораторію та прийняття Верховною Радою закону «Про обіг земель» | У випадку, якщо Верховна Рада не продовжить мораторій іще на один рік і при цьому прийме закон «Про обіг земель сільськогосподарського призначення», в Україні буде запущено повноцінний ринок сільськогосподарських земель, який регулюватиметься вищезгаданим законом. Наразі розробляються різні концепції ринку землі, основні відмінності в яких полягають у різних регуляторних обмеженнях, що накладаються на операційну діяльність на ринку.
- Непродовження мораторію, однак неприйняття закону «Про обіг земель» | У разі непродовження мораторію з 1 січня 2020 року заборона на продаж земель сільськогосподарського призначення перестане бути дійсною, що, однак, не запустить ринок земель, адже перехідними положеннями земельного кодексу визначається необхідність прийняття закону «Про обіг земель сільськогосподарського призначення» задля повноцінного функціонування ринку. Фактично угоди, підписані в цьому випадку, можна легко буде оскаржити в суді і визнати недійсними, що паралізує роботу ринку.
- Подовження мораторію на продаж землі | Верховна Рада України може вчергове продовжити дію мораторію. В такому разі ситуація залишиться незмінною.
- Фактичне скасування Верховним Судом мораторію на продаж землі | Питання можливості скасування мораторію на продаж землі Верховним Судом на підставі рішення Європейського суду з прав людини у справі «Зеленчук та Цицюра проти України» є досить складним. З одного боку, Україна ратифікувала Конвенцію з прав людини. Україна визнала на своїй території дію ст. 46 Конвенції щодо визнання обов'язковою юрисдикції Європейського суду з прав людини в усіх питаннях, що стосуються тлумачення й застосування Конвенції. З іншого боку, у своєму рішенні ЄСПЛ зазначив, що мораторій та його продовження мали підґрунтя в національному законодавстві, яке ніколи не визнавалося неконституційним, що створює певну юридичну складність для Верховного Суду, адже рішення ЄСПЛ не встановлює нових нормативних норм. Коротко резюмуючи, Верховний Суд зможе не застосувати п. 15 Перехідних положень Земельного кодексу України, якщо Велика палата Верховного Суду визнає мораторій неконституційним. У разі, якщо Верховний Суд визнає мораторій неконституційним, усі землевласники, які забажають продати землю, фактично зможуть зробити це через судовий позов.
- Визнання Конституційним Судом мораторію неконституційним | У свою чергу, Конституційний Суд також може визнати мораторій, а саме положення пунктів 14 і 15 розділу Х «Перехідні положення» Земельного кодексу України — неконституційними. Наприкінці 2018 року група із 69 депутатів подала конституційне подання щодо визнання мораторію неконституційним, однак суд відмовився його розглядати.
- Міжнародний досвід[2]
На даний момент основна дискусія точиться навколо питання застосування різних обмежень щодо функціонування ринку землі сільськогосподарського призначення. Ці обмеження стосуються права іноземців купувати землю, регулювання мінімальної чи максимальної ціни за 1 гектар, встановлення максимальної площі земель, якою може володіти одна особа.
Загалом інструменти регулювання ринку землі можна умовно розділити на три блоки: 1) обмеження щодо іноземного капіталу; 2) обмеження щодо граничної площі; 3) обмеження щодо ціни. На інфографіці нижче наведено ключові факти щодо інструментів.

Відповідно до наявності обмежень, моделі ринку землі можна поділити на більш чи менш ліберальні. При цьому міжнародний досвід 60 країн, які впроваджували земельну реформу, свідчить: чим ліберальнішими є земельні відносини, тим вищою є ціна землі як активу й тим більшим є економічний ефект для країни.
Серед 18 держав, де влада вирішила повністю обмежити ринок для іноземного капіталу, — республіки колишнього СРСР (Молдова, Казахстан, Росія, Вірменія, Киргизстан), країни Балканського півострова (Албанія, Сербія, Боснія і Герцеговина), а також кілька країн Африки та Близького Сходу. Середнє значення ціни на землю тут становить 3833 долари за гектар, орендної ставки — 205 доларів за гектар.
Водночас більшість країн ЄС не концентрують увагу на національній приналежності покупця. Їхню думку також поділяють Японія, США, Уругвай, Домініканська Республіка і Камерун. У результаті середня ціна за один гектар тут досягає 19 тис. 336 доларів за гектар, а середнє значення вартості оренди — 360 доларів.
Ба більше, ціна на землю не тільки пов'язана з конкретним регіоном, а прямо корелює з рівнем відкритості ринку. Розгляньмо для прикладу схожі на Україну в економічному та історичному плані країни.
Наприклад, досвід Румунії свідчить показує, що повна лібералізація ринку землі призвела до щорічного зростання середньої ціни на землю сільськогосподарського призначення на рівні 37,5 % протягом останніх років.
У Литві відкриття та лібералізація ринку стали причиною стрімкого зростання цін на землю у країні. Вартість зросла втричі — від 340 доларів за гектар у 1991 році до 1100 за гектар у 2012 році.
Чехія формально пішла іншим шляхом: повніше використала колгоспний спадок, але за розвитком фермерського класу прийшла до майже аналогічних результатів: приватне сімейне господарство не стало найпоширенішою формою для агробізнесу. Великі колгоспи й радгоспи розпалися на дрібніші кооперативні господарства і продовжували працювати за старими схемами, орендуючи землі у приватних власників. Проте це не завадило Чехії відкрити ринок для іноземців у 2011 році. Показники доданої вартості сільського господарства після такого рішення зросли до 1,9 %.
У Болгарії реформування земельної сфери за темпами та рівнем політичної впевненості зіставне з українською ситуацією: основний закон про земельну реформу змінювали 35 разів, а мораторій на продаж існував упродовж трьох років. У 2014 році, коли Болгарія нарешті зважилася надати іноземцям частковий доступ до ринку, обсяг доданої вартості сільського господарства підвищився до 4,8 %. Для порівняння: показник від 2013 року становив 3,3 %.
Таким чином, досвід інших країн свідчить, що лібералізація ринку землі сприяє розвитку сільського господарства та швидким темпам економічного зростання. Більше про досвід інших країн у впровадженні земельної реформи можна прочитати в аналітичному звіті.
5. Позитивний ефект від реформи
Відкриття повноцінного ринку землі в Україні позитивно вплине на всіх учасників ринку — від простих землевласників до малого та середнього бізнесу. Скасування мораторію дозволить забезпечити дотримання конституційних прав власності, створить нові можливості для отримання прибутку, покращить ефективність використання земель, надасть доступ до фінансових ресурсів для учасників ринку та загалом сприятиме зростанню ВВП.
Дмитро Яблоновський про міфи щодо земельної реформи
Для землевласників проведення земельної реформи дозволить повністю реалізувати права власності, забезпечить підвищення доходу за рахунок зростання ціни на землю та вартості оренди, а також дозволить використовувати земельні активи у якості застави при отриманні позики в банку.
Для фермерів проведення земельної реформи дасть можливість купувати земельні ділянки та стимулюватиме ефективний і довгостроковий обробіток земель. Окрім того, фермери отримають можливість узяти кредити під заставу землі, що дасть змогу отримувати додаткові ресурси на впровадження інновацій та загалом ефективнішому обробітку землі.
Агрохолдинги є вагомими гравцями в агросекторі України, адже лише десять найбільших із них володіють понад 7 % орних земель. Багато власників цих холдингів не зацікавлені в лібералізації ринку землі, однак встановлення моделі відкритого ринку означатиме для них можливість купити землю у зручній локації для консолідації земельного банку.
Іноземні інвестори за умови їх допуску до ринку отримають нові можливості для ефективного інвестування та розвитку сільського господарства в Україні. Повноцінна реформа покращить інвестиційний клімат України та дозволить залучити більший обсяг прямих іноземних інвестицій в агросектор.
Для держави скасування мораторію є необхідним, оскільки Україна зобов’язалася виконувати рішення ЄСПЛ ратифікувавши Конвенцію з прав людини. Крім того, запуск ринку землі створить додаткові можливості поповнення державного бюджету, підвищення інвестицій та зростання ВВП.
Фінансові установи також виграють від лібералізації земельних відносин, адже запуск ринку сприятиме підвищенню ділової активності банків, які зможуть надавати клієнтам кредити під заставу земельної ділянки.
6. Ризики реформи
Ключові ризики, які наразі пов’язують зі скасуванням мораторію, здебільшого є безпідставними. Попри це ними часто спекулюють сторони, зацікавлені у продовженні мораторію. Умовно можна виділити дві великі групи ризиків.
- Ризики, пов’язані з недостатньою обізнаністю населення:
- земля буде куплена за низькою початковою ціною. Міжнародний досвід показує, що створення вільного ринку землі призвело до зростання цін на землю. Приміром, для країн Центрально-Східної Європи показник середньорічного зростання цін на сільськогосподарську землю протягом перших років після скасування мораторію склав близько 20 %,
- землю куплять іноземці. Щоби скупити хоча би 20 % землі с/г призначення в Україні, якою зараз володіють агрохолдинги, навіть за найбільш сприятливого сценарію знадобиться 6-7 мільярдів доларів. Такого обсягу вільної ліквідності ані в українських, ані в закордонних компаній немає;
- селяни не зможуть конкурувати з аграрними холдингами. Існування мораторію стримує доступ селян — власників паїв до фінансових ресурсів, у разі його скасування селянам буде відкрито доступ до можливостей кредитування під заставу й цю проблему буде вирішено.
- Ризики, пов’язані з відсутністю повноцінної інфраструктури для функціонування ринку:
- недозаповнений державний земельний кадастр. Як показує міжнародний досвід, ризик не є суттєвою перешкодою у відкритті ринку; надання доступу місцевим органам влади, банкам, страховим компаніям, громадськості до кадастрових карт і реєстрових даних поліпшить доступ фермерів до фінпослуг (страхування, іпотека), а також пришвидшить проведення ринкової оцінки землі;
- неконсолідовані реєстри. Цей ризик дещо ускладнює роботу на ринку, однак не є значним для зупинення запуску ринку, особливо враховуючи активну роботу над зведенням даних та виправленням помилок, що триває під час передачі даних від держави до об’єднаних територіальних громад;
- недостатня прозорість функціонування ринку. Ризик є відчутним, однак наразі вже є напрацьовані моделі механізмів його уникнення (смс-сповіщення власників ділянок, створення сервісних юридичних організацій).
7. Хто відповідальний за впровадження реформи
Верховна Рада України. Може прийняти закон «Про обіг земель сільськогосподарського призначення».
Президент України. Має підписати закон «Про обіг земель сільськогосподарського призначення» після його прийняття Верховною Радою. Крім того, може ветувати продовження мораторію.
Міністерство аграрної політики. Займається розробкою законопроекту «Про обіг земель сільськогосподарського призначення» та поданням його до Верховної Ради.
Профільний комітет із питань аграрної політики Верховної Ради. Займається розглядом законопроекту «Про обіг земель сільськогосподарського призначення», вносить та погоджує необхідні поправки.
Державне підприємство «Центр державного земельного кадастру». Займається адмініструванням системи Державного земельного кадастру та виконанням робіт із землеустрою, землеоцінювальних, топографо-геодезичних робіт, організацією та проведенням земельних торгів.
8. Що і як варто писати про реформу[1]
Останні роки тема земельної реформи стала дуже чутливою для українського суспільства, не в останню чергу й через масові популістські спекуляції та апеляції до перекручених, а іноді й до відверто брехливих «фактів». Деяким гравцям на ринку вигідно підтримувати суспільний страх перед земельною реформою, адже він дозволяє й далі отримувати надприбутки завдяки низьким орендним ставкам та відсутності повноцінного вільного ринку. Деякі політичні сили використовують це у своїх інтересах — заграючи з виборцями та лякаючи ледь не апокаліптичнимм сценаріями, які нібито настануть після зняття мораторію.
Олексій Мущак про міфи щодо земельної реформи
Ключові теми, які варто висвітлювати
- Захист прав землевласників. Скасування мораторію дозволить зупинити порушення прав землевласників, про яке вже більше 18 років говорять правозахисники та громадські організації. Важливо також розуміти, що повноцінний запуск ринку землі неможливий без повного розуміння учасниками правил купівлі-продажу, тому варто пояснювати можливі сценарії його запуску.
- Економічний ефект для країни. Повноцінний запуск ринку землі, за оцінками експертів зі Світового банку, зможе принести додатково 1-2 %-го зростання ВВП країни. Окрім того, відкриття ринку відкриє багато можливостей для фермерів щодо залучення коштів під заставу земельних ресурсів, дозволить продавати землю землевласникам та буде сприяти активному залученню інвестицій в економіку.
- Розвінчування міфів щодо ринку землі. У зв’язку з поширенням великої кількості міфів завдяки роботі певних політичних груп та агрохолдингів щодо впливу мораторію та відкриття ринку землі в Україні варто висвітлювати думки незалежних експертів та розвінчувати основні міфи.
- Сценарії розвитку ринку. Наразі розробляються як мінімум п'ять законопроектів, покликаних урегулювати ринок землі в Україні. Важливо розуміти, що кожен із них передбачає свої особливості / обмеження щодо функціонування ринку, що безпосередньо будуть впливати на його учасників — агрокомпанії, землевласників, фермерів, інвесторів. Висвітлення можливих сценаріїв розвитку є ключовим для розуміння того, як працюватиме ринок.
Корисні матеріали
Аналітичний звіт «Створення вільного ринку землі с/г призначення».
Посібник «Земельна реформа за одну годину: головні цифри і факти»
Дорожня карта реформ РПР на 2019-2023 роки
РІШЕННЯ ПАЛАТИ У СПРАВІ “ЗЕЛЕНЧУК ТА ЦИЦЮРА ПРОТИ УКРАЇНИ” (ПРЕС-РЕЛІЗ)
- Експерти
Громадянське суспільство та експертне середовище
- Дмитро Ливч, керівник аналітичного відділу та проектний менеджер EasyBusiness
- Анатолій Мірошниченко, доктор юридичних наук, член Асоціації “Земельний союз України”
- Дмитро Яблоновський, заступник директора Центру економічної стратегії
- Олег Нів'євський, доцент Київської школи економіки, експерт із земельних питань
- Дарина Марчак, координатор Громадської коаліції за скасування земельного мораторію
Бізнес
- Роман Граб, Генеральний директор Українського клубу аграрного бізнесу
- Владислава Магалецька, співголова Комітету з питань агропродовольчого бізнесу Спілки українських підприємців (СУП)
- Сергій Фурса, Спеціаліст відділу продажів боргових цінних паперів Dragon Capital.
- Віктор Кобилянський, Голова Комітету із земельного права Асоціації Адвокатів України
- Максим Максименко, Радник в юридичній фірмі Avellum
Міжнародні донорські проекти
- Сергій Кубах, експерт з питань управління земельними ресурсами проекту USAID “Підтримка аграрного і сільського розвитку”
- Давид Егіашвілі, координатор спільної Програми Світового Банку та ЄС “Підтримка прозорого управління земельними ресурсами в Україні”
Органи влади
- Андрій Мартин, старший проектний менеджер по земельній реформі Офісу реформ Кабінету Міністрів України, завідуючий кафедрою Національного університету біоресурсів та природокористування
- Олексій Мушак, колишній народний депутат України та член комітету Верховної Ради з питань аграрної політики та земельних відносин
- Іван Мірошніченко, колишній народний депутат України та член комітету Верховної Ради з питань аграрної політики та земельних відносин
- Профільні видання
https://agropolit.com/spetstemy/zemreforma — АгроПоліт — новини агросектору, які стосуються різних аспектів державної політики.
http://agravery.com/uk/posts/section/show/land-market — Агравері — аграрне інформаційне агентство.
https://landlord.ua/ — Лендлорд — аграрний медіахолдинг, головні новини агросектору.
https://latifundist.com/ — ЛатифундистМедіа., — аграрний медіахолдинг.
http://agroportal.ua — AgroPortal.ua — онлайн-ресурс ексклюзивної та актуальної інформації про агропромисловий комплекс України.
9. Загальноекономічні видання
https://biz.nv.ua/ukr — Новое Время Бизнес. Бізнес новини України та світу. Ексклюзивні аналітичні статті, економічні та фінансові зведення новин, звістки з усіх ринків, курси валют та інша бізнес інформація.
https://www.epravda.com.ua — Економічна правда. Економічні новини України та світу, аналітичні матеріали та статті.
https://biz.censor.net.ua — Бизнес.Цензор.НЕТ — останні новини про бізнес, економіку, фінансові ринки, аналітичні статті та матеріали.
https://biz.liga.net — ЛигаБизнесИнформ — головні економічні новини.
[1]
[1] Більше інформації за посиланнями:
https://www.epravda.com.ua/columns/2017/03/22/622925/;
https://www.dw.com/uk/головні-міфи-про-мораторій-на-землю-відео/a-47200009;
https://www.epravda.com.ua/columns/2017/04/20/624089/.
[1]
[1] Більше інформації за посиланнями:
https://www.epravda.com.ua/publications/2019/06/24/648837/;
https://voxukraine.org/uk/zhittya-pislya-moratoriyu-yakij-realnij-popit-na-ukrayinsku-zemlyu/;
https://voxukraine.org/uk/kogo-j-vid-chogo-treba-bude-zahishhati-pislya-skasuvannya-moratoriyu/;
https://voxukraine.org/uk/ne-moratoriyem-yedinim-peredumovi-uspishnoyi-reformi/;
https://www.pravda.com.ua/articles/2015/04/22/7065528/.
[2]
[2] https://agropolit.com/spetsproekty/254-zemelna-reforma-novih-krayin-chleniv-yes-dosvid-polschi;
https://agropolit.com/spetsproekty/288-zemelna-reforma-starih-krayin-chleniv-yes—dosvid-nimechchin;
https://www.epravda.com.ua/publications/2016/05/25/593890/.
Тест до розділу

Що змінює новий Виборчий кодекс, як він допоможе побороти корупцію під час виборів і що може піти не так.
Протягом останніх п’яти років питання виборчої реформи та зміни виборчих систем для парламентських та місцевих виборів ставали одними з найбільш обговорюваних в українських ЗМІ. Водночас саме поняття «виборча реформа» обросло значним обсягом маніпуляцій, неточностей та відвертої дезінформації. Цей матеріал є збіркою роз’яснень, які мають допомогти журналістам отримати повноту інформації щодо суті виборчої реформи, змін виборчих систем та ознайомитися з моделюванням застосування нових правил для парламентських виборів.
Передумови впровадження виборчої реформи
Дискусії про можливість та потрібність переходу від пропорційної системи з закритими списками до системи з так званими відкритими списками в середовищі науковців та фахівців із виборчого права велися ще у другій половині 2000-них. Як для дослідників, так і для практиків було очевидним, що подальшим кроком для розвитку партійного будівництва та покращення репрезентації інтересів виборців у парламенті та радах нижчих рівнів є перехід до пропорційної системи з відкритими списками.
Однак політичні інтереси низки гравців були поставлені вище, ніж питання розвитку державних інституцій, тому в листопаді 2011 року було ухвалено закон про вибори народних депутатів, який знов запровадив змішану систему. Рекордні 366 голосів, які тоді віддали за цей закон Партія регіонів, комуністи і частина «Батьківщини» та блоку «Наша Україна – Народна Самооборона», були сигналом для західних партнерів про єдність усіх політичних гравців щодо цього питання.
Вже наступні вибори, які пройшли восени 2012 за змішаною системою, яскраво продемонстрували низку ризиків. Тоді саме завдяки змішаній виборчій системі Партія регіонів змогла зберегти свою панівну роль у парламенті: набравши за партійними списками 72 мандати, партія змогла підсилити свою фракцію ще 113 депутатами-мажоритарниками, частина з яких кандидували як самовисуванці. На багатьох мажоритарних округах спостерігачі фіксували прямий та непрямий підкуп виборців. Укомплектована в такий спосіб ВР не стала виразницею інтересів громадян, що проявилося 16 січня 2014 року в голосуванні за «диктаторські закони».
Як ми обиратимемо після виборчої реформи: відкриті списки та складнощі з підкупом виборців
Після Революції гідності про зміни до закону про вибори народних депутатів знову заговорили як в експертних колах, так і в середовищі політичних діячів. У передвиборчій програмі кандидата Петра Порошенка на дострокових президентських виборах 2014 року знаходимо, зокрема: «Докладу всіх зусиль у рамках своїх конституційних повноважень, щоб до кінця 2014 року відбулися дострокові парламентські вибори суто на пропорційній основі за відкритими списками». Але ця обіцянка не була здійснена.
Дострокові парламентські вибори у 2014-му знову відбулися за змішаною системою з усіма відповідними наслідками. Місця в партійних списках продавалися – про це зокрема публічно заявляв керівник інвесткомпанії Dragon Capital Томаш Фіала, називаючи приблизний порядок цін за місце в прохідній частині списку «Блоку Петра Порошенка» та «Народного фронту»: «парламентські місця купувалися за ціною від трьох до десяти мільйонів доларів за мандат». На одномандатних мажоритарних округах прямий та непрямий підкуп виборців став звичним явищем. Гречка та мережі для купівлі голосів яскраво себе проявили на довиборах в 205 одномандатному окрузі в Чернігові.
від $3 до $10 млн долларів
коштували парламентські місця на виборах у 2014-му році, за словами Томаша Фіали, керівника інвесткомпанії Dragon Capital
Позачергові вибори до Верховної Ради, які відбулися в липні 2019 року, теж пройшли за змішаною системою. Як наслідок більше 60% голосів виборців, які голосували на одномандатних мажоритарних округах, не будуть представлені в парламенті, адже перемога за цією системою відбувається за правилом «відносної більшості» або «переможець отримує все». На мажоритарному окрузі №122 переможець отримав 14,8% голосів виборців. Зважаючи на явку, яка становила менше 50%, можна стверджувати, що депутат Павло Бакунець представлятиме трохи більше 7% виборців свого округу, а 85% із тих, які прийшли на вибори на цьому окрузі, не матимуть свого представника. Іншим яскравим результатом функціонування змішаної системи на виборах народних депутатів є той факт, що за кожним мандатом стоїть не однакова кількість голосів. Якщо для депутатів, які потрапили в 2019 році до Верховної Ради за списками партій, за кожним мандатом є трохи більше 50 000 голосів, то Олександру Ковальову, який переміг на окрузі №51, вистачило набрати всього лиш 220 голосів. Право законодавчої ініціативи та можливість голосування за закони та постанови в депутата Ковальова буде таке ж, як і в інших.
Нерівність у представництві виборців, відсутність умов для розвитку партій, зміна політиками партій та фракцій для того, щоб залишитись у владі, прямий та непрямий підкуп і високопосадова корупція для роботи в парламенті — ризики, які несе змішана система. Виборча реформа мала б зменшити їхній ефект, запровадивши нові стимули як для політиків, так і для виборців.
Коротка історія ухвалення Виборчого кодексу
Під тиском експертів із виборчого права та провідних громадських організацій, які займаються моніторингом виборчих процесів та діяльності парламенту, депутати коаліції «Європейська Україна» зазначили в коаліційній угоді, що до кінця першого кварталу 2015 року планують «запровадження пропорційної виборчої системи виборів до Верховної Ради України, за якої виборці матимуть можливість голосувати за конкретних кандидатів у багатомандатних виборчих округах» та «збереження мажоритарної системи на рівні сільських та селищних рад та запровадження пропорційної виборчої системи з відкритими списками при проведенні місцевих виборів на інших рівнях».
Протягом першого та другого кварталів 2015-го депутати не звернули уваги на питання місцевих та парламентських виборів. Лише після акцій прямої дії, організованих коаліцією «Реанімаційний пакет реформ», питання закону про місцеві вибори потрапило до порядку денного парламентарів. В результаті 14 липня 2015 був ухвалений законопроект №2831-3 співавторства депутатів «Блоку Петра Порошенка», Радикальної партії Ляшка та «Народного фронту».
Під час практичного застосування закону на місцевих виборах у жовтні 2015-го була виявлена низка недоліків впроваджуваної виборчої системи. Зокрема, було доведено, що закон не впроваджує жодну з форм відкритих списків, адже виборець, голосуючи за партію, не мав змоги обирати того чи іншого кандидата. Фактично в кожній міськраді великого міста чи облраді за результатами виборів не були представлені певні виборчі округи саме через «гарантоване перше місце» для лідерів партій, які долають бар’єр, та методику розподілу мандатів серед кандидатів однієї партії, яка долає бар’єр.
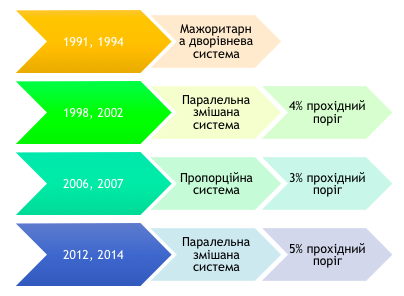
Депутати коаліції «Європейська Україна» обіцяли взятися за зміни виборчого законодавства для виборів народних депутатів в 2016 році, але не зробили цього.
Починаючи з лютого 2017-го, громадська організація «Центр UA» розгорнула широку кампанію в формі регіонального туру «ЗміниТИ», де в межах публічних консультацій із представниками органів самоврядування, членами політичних партій, журналістами та громадянами, які залучені до організації виборів на місцях, були обговорені варіанти зміни виборчої системи для виборів народних депутатів. Паралельно в Києві ряд громадських організацій, політичних партій та політиків об’єдналися для проведення скоординованих дій під «парасольковим» брендом «Велика політична реформа», який ставив собі за мету створення суспільно-політичного тиску на депутатів задля ухвалення закону про антикорупційний суд, обмеження депутатської недоторканності та ухвалення закону про вибори народних депутатів на пропорційній основі з відкритими списками. Завдяки велелюдному мітингу під Верховною радою 17 жовтня 2017-го кожне з цих питань вдалося поставити в порядок денний парламенту.

7 листопада депутати спочатку провалили законопроект щодо зміни до закону про вибори народних депутатів (законопроект 1068-2), але вже під час наступного голосування «випадково» ухвалили в першому читанні проект Виборчого кодексу (законопроект 3112-1), який вносить зміни не лише до закону про вибори народних депутатів, але також і до низки інших нормативно-правових актів, в тому числі до закону про вибори президента та місцеві вибори.
Завдяки наполяганню широкого кола громадських організацій, міжнародних партнерів України, політичних партій та окремих політиків у травні 2018 була створена робоча група для доопрацювання проекту Виборчого кодексу для другого читання. В березні 2019 було оголошено про те, що проект Виборчого кодексу готовий до розгляду в другому читанні. Але розгляд цього законопроекту в сесійній залі відбувся вже у розпал передвиборчої кампанії на дострокових виборах 2019-го. 11 липня 2019 Верховна Рада ухвалила проект виборчого кодексу, внісши правку про те, що він вступить у силу з грудня 2023 року.
27 серпня 2019 року голова Верховної Ради Андрій Парубій підписав ухвалений Виборчий кодекс та передав його на підпис президенту Володимиру Зеленському.
Що таке відкриті списки?
Пропорційна система з відкритими списками – форма виборчої системи, за якої виборець, делегуючи повноваження тій чи іншій партії, має можливість впливати на порядок проходження кандидатів у списку цієї партії. Саме поняття «відкритість списку» не означає, що список опублікований чи що він був узгоджений в процесі внутрішньопартійних праймеріз. Відкритість списку забезпечує лише можливість, за якої кожен виборець, який голосує за партію, може впливати на список партії, який буде сформований у результаті виборів.
Зважаючи на те, що різновидів цієї виборчої системи є більш ніж 20, роль виборця при впливі на список партії під час голосування може бути різною. Виборець може визначати тих, кого він вважає найбільш достойним представляти його інтереси (це може бути як один, так і кілька кандидатів); виборець може викреслювати кандидатів зі списку, оскільки вважає, що вони не можуть бути владою в жодному випадку; виборець може рейтингувати кандидатів, встановлюючи власний порядок пріоритетності проходження, тощо.
«Пропорційна система з відкритими списками – форма виборчої системи, за якої виборець, делегуючи повноваження тій чи іншій партії, має можливість впливати на порядок проходження кандидатів у списку цієї партії»
Виборчий кодекс передбачає, що в Україні для парламентських виборів буде впроваджена одна з найпростіших версій пропорційної системи з відкритими регіональними списками. Виборець зможе не лише проголосувати за конкретну партію, але і вибрати, кого з кандидатів у списку цієї партії він хоче підтримати від свого виборчого округу. Буде сформовано 27 виборчих округів (більшість збігатиметься за межами з областями), і виборець, наприклад, у Хмельницькій області, якщо захоче проголосувати за «Партію любителів картоплі», також зможе підтримати в її списку конкретного Павла Комбікорма. Таким чином, беручи участь у виборах за пропорційною системою з відкритими регіональними списками, виборець заявляє: «Я підтримую політику «Партії любителів картоплі», хочу щоб вони потрапили в Парламент та формували уряд, водночас я також підтримую Павла Комбікорма, щоб він в списку «Партії любителів картоплі» представляв мій регіон, тобто Хмельниччину.
Як це працюватиме?
На парламентських виборах
Оскільки, про впровадження пропорційної системи з відкритими списками говорили в першу чергу як про таку, яка суттєво змінить вибори народних депутатів, то варто почати з них.
Будуть сформовані 27 округів. Вони, переважно будуть збігатися межами з областями, за винятком Дніпропетровської області, де буде утворено два округи (один з центром в Дніпрі, а іншим округом стане місто Кривий Ріг з агломерацією), міста Києва, де будуть утворені два виборчі округи (логічним кордоном поділу стане річка Дніпро, таким чином розділяючи місто навпіл, і ще одним окремим округом буде Київська область). Херсонська область буде об’єднана з Кримом в один Південний регіон.
Це важливий політичний крок, адже з часів окупації Криму за результатами двох виборів (2014 та 2019) в українському парламенті немає прямих представників від Криму. Провести вибори на десяти мажоритарних округах, розташованих на території півострова, просто неможливо. Впровадження Виборчого кодексу дозолить бодай формально отримати у Верховній раді партії, в списках яких будуть кандидати, яких обрали виборці Криму.
Право висування кандидатів матимуть лише партії. А депутатські мандати та обов’язок працювати в Парламенті отримають лише кандидати від партій, які подолали 5% бар’єр по всій Україні. Таким чином будуть усунуті ситуації, коли, наприклад, за списками партія не долає бар’єр та не потрапляє в Раду, але мандати отримують один або кілька кандидатів, які перемогли на мажоритарних округах. Також за нових виборчих правил буде неможливою ситуація, яка трапилася на парламентських виборах 2019-го в Київській області, коли переможцем по одному з мажоритарних округів став кандидат Микола Бабенко від партії «Біла Церква разом», яка навіть не кандидувала за загальнонаціональними списками. Подібна ситуація неодноразово траплялася на Закарпатті з кандидатами від партії «Єдиний центр».
Для парламентських виборів партія повинна буде затвердити загальнонаціональний рейтинговий список зі щонайменше 135 кандидатів. Всіх цих кандидатів партія повинна розподілити по 27 регіональних округах. У кожному регіональному списку повинно бути щонайменше 5 кандидатів. Такі умови дають мінімальну кількість кандидатів у загальнонаціональному списку 135 = 5 * 27.
Під час кампанії кандидати в кожному з 27 багатомандатних округів не лише змагатимуться проти кандидатів інших партій, але також і між собою в межах одного партійного списку. Це дозволить запустити процеси внутрішньопартійної конкуренції та «соціальні ліфти» в межах кожної партії. Також кандидати будуть виконувати контрольну функцію щодо один одного в межах однієї команди та стежитимуть, аби колеги не порушували виборче законодавство, займаючись прямим та непрямим підкупом виборців поза межами офіційної кампанії.
Голосування в день виборів
Прийшовши на дільницю в день виборів, громадянин зможе обрати як партію, програму якої він вважає найбільш оптимальною для втілення в межах державних політик, але також і кандидата від цієї партії в конкретному регіональному списку. На кожній дільниці та в кабінках для голосування будуть розміщені стенди з інформацією про партії, зокрема номер партії для голосування та перелік кандидатів у списку партії по конкретному округу.
Для волевиявлення виборцю потрібно буде вписати в бюлетень два двохцифрові числа. В бюлетені потрібно буде знайти текст «Підтримую виборчий список політичної партії за порядковим №» та «Підтримую кандидата у народні депутати України від цієї політичної партії за порядковим №». На трафареті, який візуально нагадує той, який зустрічаємо на поштових конвертах, потрібно буде зазначити два номери. У випадку, якщо виборець хоче підтримати партію з номером 12, це число потрібно буде вписати в трафарет навпроти «Підтримую виборчий список політичної партії за порядковим №». Якщо у списку цієї партії виборець віддає перевагу кандидатові за номером 3, то навпроти тексту «Підтримую кандидата у народні депутати України від цієї політичної партії за порядковим №» потрібно буде вписати по лініях трафарету 03. Число для вписування в трафарет завжди має бути двозначним, тому, якщо в списку партій чи кандидатів воно буде складатися з однієї цифри 1, 4, 7 і так далі, при вписуванні в трафарет потрібно буде додати 0 перед номером, щоб число було двозначним.
У випадку, якщо виборець не має жодних преференцій щодо конкретного кандидата в регіональному списку партії, яку він підтримує, він може вписувати лише номер партії навпроти блоку «Підтримую виборчий список політичної партії за порядковим №» та залишити порожнім блок навпроти тексту «Підтримую кандидата у народні депутати України від цієї політичної партії за порядковим №». Такий бюлетень вважатиметься дійсним. У результаті такого волевиявлення голос виборця піде в загальнонаціональну скарбничку партії та не буде впливати на розподіл мандатів у межах регіонального списку партії.
Ось так виглядатиме бюлетень для голосування. Таким чином велетенські бюлетені з десятками полів та комірок, в одному з яких потрібно поставити галочку, відійдуть у минуле.

Як відбуватиметься підрахунок голосів та встановлюватимуться результати виборів
Для наочності та більшої точності використаємо дані результатів позачергових виборів до Верховної Ради, які відбулися 21 липня 2019 року. Для обрахунків візьмемо результати цих виборів у пропорційній частині, тобто за партійними списками.
Після підрахунку голосів Центральна виборча комісія встановлює виключний перелік партій, які долають п’ятивідсотковий бар’єр. На виборах 2019 року це були партії «Слуга народу», «Опозиційна платформа — За життя», «Батьківщина», «Європейська солідарність» та «Голос». Лише партії, які долають 5%, будуть допущені до розподілу мандатів, а відповідно у Верховній Раді будуть лише кандидати від цих партій.
Для того, щоб встановити «виборчу квоту», тобто скільком голосам виборців, які віддані за партію, відповідає один депутатський мандат, потрібно зробити певні обрахунки. Сумувати всі голоси, віддані за партії, які подолали 5%, а отримане число розділити на 450. Якби вибори за пропорційною системою з відкритими списками відбувалися в липні 2019, року то виборча квота становила б: 11 448 549 / 450 = 25 161 голос.
Виборча квота є важливою новацією реформи. Її використання дає гарантію, що за кожним депутатським мандатом буде однакова кількість голосів виборців, а не так, як це є зараз за змішаної системи, коли різниця може бути в кілька десятків разів. Для того, щоб дізнатися кількість мандатів, які отримує партія потрібно кількість голосів, які отримала партія по всій Україні, розділити на виборчу квоту.
Хто отримає мандат в регіональному списку
Вплив виборців на розподіл мандатів у списку партії є ключовою новацією пропорційної системи з відкритими списками. Щоб установити, які конкретно кандидати пройшли до ВР, потрібно провести ряд обчислень. Для наочності візьмемо реальні цифри результатів позачергових парламентських виборів 2019 року.
Зважаючи на значну перевагу в кількості отриманих голосів, політична партія «Слуга народу» отримала б найбільшу кількість прямих мандатів для кандидатів своєї партії, які б балотувалися у Київському обласному окрузі. Водночас варто зазначити, що всі інші партії, які здолали бар’єр, отримали б прямі мандати для кандидатів із Київського обласного округу. В цьому перевага пропорційної системи з регіональними списками над мажоритарною системою, яка діє зараз. Адже за результатами мажоритарки на Київщині на виборах 2019 року пройшли восьмеро кандидатів від партії «Слуга народу» та один кандидат від партії «Біла Церква разом», яка навіть не виставляла загальнонаціонального списку на цих виборах.
Бачимо, що «Батьківщина» набрала на Київщині 81304 голосів. Оскільки виборча квота становила б 25 161 голосів, то Батьківщина могла б розраховувати на три прямі мандати для депутатів зі свого регіонального списку на Київщині.
Уявімо, що від цієї партії балотувалися п’ятеро: Петренко, Іваненко, Степаненко, Андрієнко та Михайленко.
Поділивши кількість голосів, які набрала партія «Батьківщина» у Київській області, на виборчу квоту, ми знаємо, що вона отримує три прямих мандати. Хто ж із кандидатів стане депутатом?
Для цього потрібно порівняти відсоток голосів, які отримав кожен кандидат від загальної кількості виборців, які проголосували в Київській області. Це обчислюється за формулою: кількість голосів, які набрав кожен, потрібно поділити на кількість голосів, відданих у регіональному окрузі, результат помножити на 100 та відкинути дробову частину.
Для умовного кандидата Петренка це обчислюється так:
(15000/734054)*100 = 2
Для усіх кандидатів результати будуть такими:
Кандидати Іваненко та Андрієнко отримають мандати, бо 3>2. Водночас, постає питання: «Хто з двох кандидатів Петренко чи Степаненко отримає третій мандат?» За умовами Виборчого кодексу, за рівності результатів перевагу буде отримувати кандидат, який у первинному регіональному списку, який укладала політична партія, був вище. Таким чином законодавець дає певні преференції партії, щоб партія як інституція могла давати певні переваги для тих кандидатів, чия присутність у раді є важливою для партії (лідери регіональних партійних осередків, галузеві фахівці). Так і в цьому моделюванні, хоч умовний кандидат Степаненко набрав на 2000 голосів більше, третій мандат відійшов кандидату Петренку, якого партія поставила вище у регіональному списку.
Що стається з зайвими голосами в кожному регіоні після розподілу прямих мандатів?
Оскільки партія Батьківщина набрала в регіональному окрузі 81304 та отримала три прямі мандати, розподіливши в окрузі місця в Парламенті за трьома виборчими квотами (кожна квота 25161), постає питання: що стається з залишками голосів? Голоси, які в регіональному окрузі не стали «забезпеченням» для конкретного депутатського мандата, переходять у загальнонаціональну скарбничку так званого компенсаторного списку. У випадку партії «Батьківщина», результати якої по Київській області ми тут використовуємо для моделювання, 5821 голос підуть до загальнонаціональної скарбнички. Якщо таких голосів по всій країні набереться, наприклад, 190 000, то партія отримає сім мандатів, які не були розподілені в регіональних округах.
Ці мандати будуть розподілені за порядком загальнонаціонального списку, оголошеного при поданні документів до ЦВК. До прикладу, кандидати №1, №2 та №3 отримали прямі мандати в регіональних списках по округах, де вони кандидували, а кандидат №4 не отримав. Тоді одна виборча квота (25161 голосів) іде цьому кандидату і він стає народним депутатом. Таким чином розподіленими будуть інші 6 мандатів. Ці умови було закріплено для того, щоб надати певні преференції для самої партії, яка укладає загальнонаціональний список. За таких умов партія може поставити на чільні місця членів політради чи галузевих експертів, чия присутність в стінах парламенту буде важливою для роботи фракції. Водночас ніхто не зможе заборонити партії поставити на чільні місця спонсорів чи людей з сумнівною репутацію, щоб дати додаткові гарантії цим кандидатам, але в цьому випадку це приверне увагу як виборців, так і громадських організацій та ЗМІ, які займаються моніторингом списків під час виборчих кампаній.
Відкриті списки та купівля мандатів, – розвінчання міфів про виборчу реформу від Андрія Андрушківа
Як відбуватимуться місцеві вибори?
Для обласних рад та міськрад із кількістю виборців більш ніж 90 000 Виборчий кодекс також пропонує впроваджувати пропорційну систему з відкритими списками. Водночас варто зазначити, що тут є низка змін у порівнянні з виборами народних депутатів. На виборах обласних рад та міськрад великих міст не буде виборчого бар’єру, право висування матимуть не лише партії, але також і самовисуванці, які об’єднаються у списки від 5 до 12 кандидатів.
У всьому іншому принцип буде подібний до парламентських виборів. Територія, на якій діє відповідна рада, буде поділена на багатомандатні округи, в яких розігруватиметься 10-11 мандатів. Якщо міськрада складається з 42 депутатів, то територія міста буде поділена на 4 багатомандатні округи. Партія виставлятиме загальноміський список, а також список по кожному округу. Кожен кандидат із загальноміського списку має бути лише в одному окружному списку.
В день місцевих виборів громадяни матимуть змогу проголосувати як за партію, так і за конкретного кандидата у списку цієї партії. Розподіл мандатів буде відбуватися за тим же принципом, що і на парламентських виборах.
Який вплив матиме впровадження пропорційної системи з відкритими списками
У довгостроковій перспективі, після 2-3 виборчих циклів, ця виборча система має суттєво вплинути на партійне будівництво та ефективніше виконання партіями ключової своєї функції — презентації інтересів виборців у процесі боротьби за владу та під час перебування у владі.
Оскільки більше 80% мандатів будуть розподілені в регіональних округах, це посилить зв’язок партій та регіонів. Партії змушені будуть розбудовувати свої регіональні структури, залучати в свої лави відомих у регіонах діячів. У міжвиборчий період політичні партії матимуть змогу отримувати зворотний зв'язок від виборців через депутатів, які обрані в регіональних округах. Водночас як у виборчий, так і у міжвиборчий період значно зменшиться явище «партійної диктатури» та значно зросте вплив кожного депутата, адже за кожним із них будуть конкретні голоси виборців із конкретного регіону, що даватиме додатковий вплив у політичних дискусіях.
Оскільки виборчі округи за пропорційної системи з відкритими списками будуть значно більшими, ніж одномандатні мажоритарні округи за змішаної системи, значно зменшиться ефективність технологій прямого та непрямого підкупу виборців. Цьому сприятимуть дві новації Виборчого кодексу: великий розмір виборчого округу та внутрішньопартійна конкуренція. За умови, якщо виборчим округом є територія області, недоброчесним кандидатам буде важко скупити голоси, оскільки це потребуватиме значно більших фінансових ресурсів, ніж це бувало під час виборів на мажоритарці, та значно потужнішої логістичної структури. А оскільки кандидати в регіональному списку у першу чергу дбатимуть про те, щоб партія в регіоні набрала якомога більше голосів виборців, а в другу чергу — щоб колеги по списку, які є фактичними конкурентами, не отримували незаконної переваги, кожен кандидат звертатиме увагу на доброчесність кампанії колег по партійному списку.
Перехід до пропорційної системи з відкритими регіональними списками також матиме вплив на роботу парламенту та уряду. За результатами виборів за відкритими списками у Верховній Раді будуть лише депутати конкретних партій, а вся відповідальність за впровадження та законодавче забезпечення тих чи інших державних політик ляже на партії, які сформують коаліцію. У разі, якщо урядовий законопроект не набиратиме достатньої кількості голосів, уся повнота відповідальності буде на конкретних партіях. Більше не можна буде кивати, наприклад, на мажоритарників, які є у фракції, бо їх просто не буде. Це створить умови, коли урядова політика та парламентська робота будуть прогнозованими та передбачуваними.
Що може піти не так в процесі впровадження реформи?
Ключовий ризик для виборчої реформи – згортання на півдорозі. Оскільки повноцінно всі ефекти від впровадження пропорційної системи з відкритими регіональними списками можна побачити після 2-3 електоральних цикли, то критики реформи будуть мати достатньо часу, щоб звертати увагу на те, що ті чи інші цілі не були досягнуті. Адже не можна гарантувати, що після впровадження нової виборчої системи в один момент зникне підкуп виборців. Очевидно, що недоброчесні кандидати все одно розглядатимуть підкуп як спосіб гарантувати отримання більшої кількості голосів. Також недоброчесні партійні лідери все ще зможуть «продавати» місця в партійному списку, як це було на виборах 2012-2014 років. Водночас партійним керівникам доведеться включати таких спонсорів на чільні місця в першу десятку чи двадцятку, щоб збільшити шанси на отримання мандату. Такі кроки будуть очевидно свідчити про брак політичної гігієни в тієї чи іншої політсили. ЗМІ та громадські організації будуть надавати цій інформації розголосу, до того ж, це будуть використовувати партії-конкуренти.
Саме тому на етапі перших двох-трьох електоральних циклів, тобто протягом 10-15 років, виборча система не повинна зазнавати суттєвих змін. За спокусу повернення до змішаної системи чи до однієї з двох виборчих систем, які були в 90-тих та 2000-них, доведеться заплатити відкладанням партійного будівництва та ефективної роботи парламенту.
На перших етапах впровадження реформи важливою буде роль ЗМІ для роз’яснення її ефектів та наслідків, а також зменшення надмірних очікувань щодо того, що одні вибори за новою виборчою системою можуть раз і назавжди побороти високопосадову політичну корупцію.
Зважаючи на те, що чергові місцеві вибори повинні відбутися в жовтні 2020-го, а також на традиції затягування законотворчої роботи у стінах Верховної Ради, є висока імовірність того, що виборча реформа може стати як однією з пріоритетних для парламенту IX скликання, так і відтермінованою до останнього сесійного дня.
Критика реформи
Під час доопрацювання тексту Виборчого кодексу до другого читання виборчу реформу та перехід до пропорційної виборчої системи з відкритими списками часто критикували. Одним із публічних опонентів реформи був заступник голови фракції «Блоку Петра Порошенка» Сергій Березенко. Він казав, що «новий Виборчий кодекс — це найгірше, що можна було б зробити, з точки зору модернізації виборчого законодавства». Зокрема, Березенко стверджує, що пропорційна система з відкритими списками працюватиме так само, як закон про місцеві вибори 2015 року, хоча це зовсім різні системи виборів. Також екс-нардеп каже, що за системи з відкритими регіональними списками політики, які не мають стовідсоткової прив’язки до того чи іншого регіону, але є галузевими фахівцями чи мають унікальний досвід парламентської роботи, не зможуть пройти у раду. Хоча Виборчий кодекс передбачає загальнонаціональний компенсаторний список, який дозволятиме отримати мандат таким політикам.
На підтвердження прихильності до змішаної системи, а в першу чергу до її мажоритарної складової, пан Березенко наводив цифри «за опитуваннями громадської думки, сьогодні 30% українців підтримують виключно мажоритарну систему, 45% — змішану, а у виключно пропорційної тільки 15% симпатиків». У відкритих джерелах немає інформації щодо такого рівня підтримки конкретних виборчих систем. Водночас за результатами загальнонаціонального опитування, проведеного фондом «Демократичні ініціативи» разом із соціологічною групою «Рейтинг», у серпні 2018 року 40,8% підтримували пропорційну систему з відкритими списками; 14,7 — прихильники змішаної системи; 16,6% виступали за чисту мажоритарку; 5% вважають, що потрібно переходити на пропорційну систему з закритими списками. Схожі зауваження до Виборчого кодексу та реформи висловлював експрезидент Петро Порошенко у лютому 2018-го.
Один із лідерів президентської фракції «Слуга народу» Руслан Стефенчук висловлював претензії щодо процедури ухвалення Виборчого кодексу та заявляв, що є ймовірність накладення вето. Хоча ні від Офісу президента, ні від представників фракції «Слуга народу» не було зауважень щодо нормативно-правових новацій кодексу, зокрема і щодо зміни виборчої системи.
Міжнародний досвід
Подібною до тієї виборчої системи, яку на парламентських виборах запроваджує Виборчий кодекс, є виборчі системи в багатьох європейських країнах. За відкритими списками обирають своїх парламентарів Бельгія, Греція, Естонія, Ірландія, Латвія, Люксембург, Нідерланди, Польща, Словенія, Фінляндія і Швеція. Перехід до пропорційної системи з відкритими списками був однією з трьох ключових вимог антиурядових протестів у Грузії влітку 2019. Влада задовольнила вимоги мітингувальників і парламентські вибори 2020 в Грузії пройдуть за відкритими списками.
У сусідній Польщі понад двадцять років діє виборча система з відкритими списками. За цей час у державі відбулося партійне структурування: створені та функціонують потужні політсили «Право і справедливість» та «Громадянська платформа».
На парламентських виборах у Польщі восени 2015 року виборча система продемонструвала всі ті ефекти про які говорили експерти, коли описували майбутні зміни в Україні:
- Виборці, голосуючи за ту чи іншу партію, також віддавали преференції конкретним кандидатам у списках партій.
- Серед партій, які набрали найбільшу кількість голосів, значна частина отримала мандат усупереч порядку черговості, який встановила партія, завдяки «відкритості» списків. Серед депутатів «Громадянської платформи» таких 25%, а серед обранців партії «Право і справедливість» — 20%.
- Відомі регіональні чи національні лідери допомогли своїй партії отримати підтримку в регіональному окрузі і таким чином отримати значну кількість мандатів.
- До виборчих списків партії залучали максимальну кількість кандидатів, що дає можливість багатьом партійцям взяти участь у національних виборах і бути обраним. Таким чином у Польщі значна частина громадян користає з пасивного виборчого права — можливості бути обраним, що в свою чергу підвищує рівень залученості громадян до політичного життя у виборчий та міжвиборчий період.
«За відкритими списками обирають своїх парламентарів Бельгія, Греція, Естонія, Ірландія, Латвія, Люксембург, Нідерланди, Польща, Словенія, Фінляндія і Швеція»
Впровадження реформи
Після того, як закон вступить у дію, ключовим державним органом, який займатиметься імплементацією виборчої реформи, стане Центральна виборча комісія. Оскільки ЦВК є постійно діючим колегіальним державним органом, який наділений повноваженнями щодо організації підготовки і проведення виборів, саме від неї залежатиме ефективність впровадження реформи.
Голова ЦВК Тетяна Сліпачук каже, що у разі, якщо ЦВК буде бачити, що ті чи інші норми Виборчого кодексу створюватимуть проблемні ситуації чи неузгодженості, комісія буде напрацьовувати пропозиції щодо вдосконалення закону: «ми маємо і, безперечно, будемо вирішувати вже з новим складом парламенту в рамках доопрацювання чи внесення відповідних змін до Виборчого кодексу, щоб це питання було врегульоване».
Загалом такий спосіб є звичною практикою для демократичних держаав, коли державна інституція, яка впроваджує державну політику, звертається до законодавчого органу для вдосконалення нормативно-правової бази.
Топ-10 частих запитань
- Відкриті списки — це мажоритарка?
Ні. Це пропорційна виборча система. Тобто виборець у першу чергу голосує за політичну партію, а вже потім може віддавати преференції тому чи іншому кандидату, щоб він представляв його регіон у парламенті в списках тієї партії, яку він підтримує.
- Нарешті списки кандидатів стануть відомими всім після впровадження системи з відкритими списками?
Ні. Перелік усіх кандидатів, які можуть бути обраними від партії, був відомим під час усіх виборів народних депутатів, коли застосовувалася пропорційна чи змішана система. Виконуючи норму закону, партії подавали в ЦВК перелік кандидатів. Водночас виборці не мали впливу на порядок проходження кандидатів, коли голосували за ту чи іншу партію. Саме цю проблему розв’язує впровадження відкритих списків, коли виборець впливає на остаточний перелік депутатів.
- Чи є ризик, що після впровадженні цієї системи депутати перестануть працювати в округах і не виїжджатимуть за межі Києва?
Такий ризик, звісно, є. Водночас така поведінка нардепів не може гарантувати їм переобрання на наступних виборах. Адже 80-85% мандатів будуть розподілятися в регіональних округах. А ті політики, які в межах своєї партійної діяльності ефективно працюватимуть із виборцями в своєму регіоні, матимуть шанс отримати мандат ще раз.
- Якщо виборча квота буде становити, наприклад, 30 000 голосів, чи це означає, що для отримання мандату кандидат особисто має набрати цю кількість голосів?
Ні, це не так. Виборча квота — кількість голосів виборців, що стоять за кожним депутатським мандатом, який отримує партія, що подолала бар’єр. Для того, щоб стати депутатом, кандидат має бути в списку партії, яка подолала бар’єр, і або отримати його в межах регіонального округу (для цього потрібно набрати найбільший відсоток голосів серед кандидатів своєї партії від усіх виборців, які проголосували на окрузі), або отримати один із компенсаторних мандатів, які будуть розподілятися за порядком черговості національного списку (для цього бажано бути в одній з перших десяток).
- Яким чином пропорційна система з відкритими списками має побороти підкуп?
Сама виборча система не може напряму долати підкуп. Водночас виборча система створює рамку стимулів для виборців та умов електоральної боротьби для кандидатів і партій. За тих умов, які прописані у Виборчому кодексі, зважаючи на значний розмір виборчих округів та внутрішньопартійну конкуренцію всередині одного списку, можливості для підкупу виборців будуть ускладнені, а імовірний ефект для кандидата від інвестованих у підкуп коштів буде мінімальним. - Яким чином пропорційна система з відкритими списками має побороти купівлю місць у партійних списках?
Сама виборча система напряму не зможе подолати купівлю місць у списках. Традиційно склалося, що в Україні продавали так звані місця у «прохідній» частині списку, тобто такі, які гарантували отримання мандату. Зазвичай це були місця після третього десятка. З впровадженням пропорційної системи з відкритими списками зникне саме явище «прохідної» частини списку, адже партійні керівники не зможуть гарантувати розподіл мандатів, бо на це впливатиме дуже багато факторів.
- Чи будуть регіональні відкриті списки сприяти відцентровим силам в Україні, стимулюватимуть регіоналізацію та створюватимуть запит на федералізацію?
Ні. Хоч розподіл мандатів і відбуватиметься переважно на рівні регіональних округів, для того щоб отримати місця в парламенті, партія має подолати п’ятивідсотковий бар’єр, а перед тим виставити кандидатів в регіональних списках по всій Україні. Таким чином регіональні політичні проекти, які можуть загравати з запитом на федералізацію, не матимуть шансів потрапити до парламенту.
- Яким чином нова виборча система вплине на роботу парламенту і уряду?
Очікується, що завдяки виключній присутності в парламенті депутатів за списками партій без самовисуванців та мажоритарників утворені коаліції після виборів за пропорційною системою будуть стійкішими та ефективніше співпрацюватимуть із урядом для законодавчого забезпечення державних політик.
- Якщо замість галочки в бюлетень потрібно буде вписувати цифри, то чи зможуть виборці з цим упоратися?
Як показує досвід багатьох країн, які впроваджували таку систему (а також складніші варіації відкритих списків), громадяни знають процедуру голосування, що дозволяє уникнути такої кількості зіпсутих бюлетенів, яка може вплинути на результат виборів.
- Скільки голосів потрібно для внесення змін до Виборчого кодексу? 300 чи 226?
Для внесення змін до Виборчого кодексу потрібно 226 голосів, тобто звичайна парламентська більшість, а не конституційна.

Які проблеми зумовили необхідність судової реформи?
Революція Гідності, що стала громадським опором авторитаризму, оголила ключові проблеми судової влади. Суди були слухняним інструментом політичної влади тодішнього президента Януковича для заборони мирних зібрань, ув’язнення активістів, покарання «автомайданівців» за поїздки до Межигір’я.
Вплив на суддів здійснювався через ключові кадрові органи в судовій системі – Вищу кваліфікаційну комісію суддів, Вищу раду юстиції, а також голів суддів, Генеральну прокуратуру та силові структури. Корупція не каралася, адже це був зручний спосіб тримати суддів на короткій вуздечці.
У суспільстві домінували переконання щодо корумпованості більшості суддів, залежності від політиків та олігархів, кругової поруки в судовій системі. За індексом сприйняття корупції у 2014 році Україна була 142-ою зі 175 держав, де проводилися дослідження, а рівень довіри до судів в Україні був одним з найнижчих у світі.
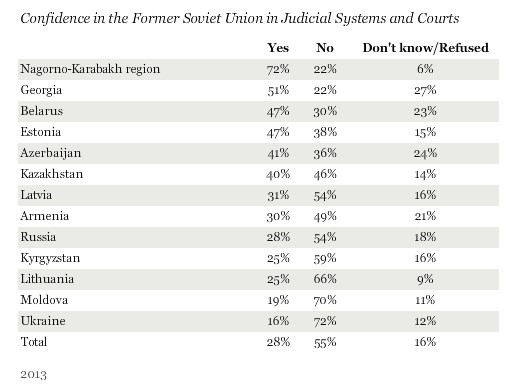
Отже, ключовими проблемами в системі правосуддя були залежність суддів, поширеність корупції і як наслідок – низька довіра до судів. Крім викликів у судовій системі, відчутні проблеми існували і досі існують в адвокатурі та прокуратурі, судовій експертизі, системі виконання судових рішень. Незадовільною була і залишається якість юридичної освіти.
З чого починалася реформа?
Після Революції Гідності в громадянському суспільстві і на політичному рівні конкурували дві стратегії судової реформи. Перша – дати суддям інструменти для самоочищення і покарання винуватих, посиливши їхню незалежність. Друга – через реорганізацію судової системи забезпечити її радикальне оновлення на конкурсних засадах і вже оновлений суддівський корпус наділяти більшою незалежністю. Для впровадження ж законодавець обрав першу стратегію.
У квітні 2014 року Верховна Рада ухвалила закон «Про відновлення довіри до судової влади в Україні». Законом припинили повноваження голів суддів, і якщо раніше їх призначала з центру Вища рада юстиції, то тепер їх стали обирати судді у кожному суді. Також розігнали Вищу кваліфікаційну комісію суддів і Вищу раду юстиції, щоб сформувати новий склад цих органів. А для перевірки «суддів Майдану», які ухвалювали свавільні рішення проти учасників мирних зібрань, створили тимчасову спеціальну комісію, яка мала подати висновки Вищій раді юстиції.

На практиці закон не дав помітного результату, оскільки у 80% судів судді обрали тих самих голів судів, адже саме їм завдячували своїми посадами (голови судів давали довідки про наявність вакансій в суді лише тим, кого хотіли бачити в своїй команді; без цих довідок не могли відбутися призначення).
Формування нового складу Вищої кваліфікаційної комісії суддів і Вищої ради юстиції затягнулося на 8 і 14 місяців відповідно. Без цих органів жоден суддя не міг бути звільненим з посади. Але через деякий час після початку їх роботи стало очевидним, що ці органи не стануть провідниками реформи, а утверджуватимуть кругову поруку. Адже більшість у складі цих органів здобули вихідці тієї ж системи, яку треба було змінювати.
Судова реформа: коротке пояснювальне відео
Щодо суддів Майдану, то за п’ять років після Революції Гідності втратили посади за порушення присяги лише 55 (16%) з 337 таких суддів. Переважна більшість з них залишилися на посадах. Але й чимало з тих, кого звільнили, через суди повертаються на посади.
За п’ять років після Революції Гідності втратили посади за порушення присяги лише 55 (16%) з 337 суддів
Прийнятий у лютому 2015 року закон «Про забезпечення права на справедливий суд» запровадив кваліфікаційне оцінювання (переатестацію) усіх суддів. Але через те, що Конституція не давала можливості звільнити суддю за наслідками оцінювання, то передбачили направлення їх до школи суддів для перепідготовки. Навіть тих, до кого виникали питання щодо законності набуття майна. Зрозуміло, що це не мало жодного сенсу.
Чому для реформи правосуддя потрібні були зміни до Конституції?
Щоб зменшити залежність суддів від політичних сил, привести судову систему у відповідність з європейськими стандартами і закласти основу для оновлення суддівського корпусу, було прийнято рішення внести зміни до Конституції. Ініціатором конституційних змін став Президент Порошенко. Зміни напрацювала створена ним Конституційна комісія. У червні 2016 року складна процедура внесення змін до Конституції була закінчена прийняттям закону, який набрав чинності 30 вересня того ж року.
Конституційний закон створив непогані юридичні можливості для очищення і оновлення суддівського корпусу. Негативні результати кваліфікаційного оцінювання на конституційному рівні визнано підставою для звільнення. Також суддю можна звільнити з посади, якщо він не довів законність походження свого майна. Ще одне положення відкрило шлях до формування нових судів на основі конкурсу – у разі реорганізації чи ліквідації суду суддя або може піти у відставку, або ж податися на конкурс до нового суду.
Одночасно зі змінами до Конституції ухвалив нову редакцію закону «Про судоустрій і статус суддів», спрямовану на реорганізацію судової системи, починаючи з її вищого рівня. Закон передбачив ліквідацію трьох касаційних судів і Верховного Суду України і створення замість них цілком нового Верховного Суду з добором суддів на конкурсних засадах.
Які ключові проекти реалізуються в межах реформи?
Якщо розглядати судову реформу як низку окремих, хоч і пов’язаних проектів, то можна виділити передусім такі проекти: деполітизація судової влади; кваліфікаційне оцінювання (переатестація) чинних суддів; створення нових судів; процесуальні реформи (спрощення судочинства, запровадження електронного суду, приватних виконавців тощо); реформа юридичної освіти. Деякі з цих проектів завершені, проте більшість реалізуються досі, а тому можна оцінювати лише проміжні результати.
Деполітизація судової влади
Головним «натхненником» змін щодо зменшення політичного впливу була Рада Європи. Венеційська комісія наполегливо рекомендувала внести зміни до Конституцій, щоб зменшити вплив політичних органів на кар’єру судді, а Європейський суд з прав людини у справі «Олександр Волков проти України» вщент розкритикував чинну в Україні систему звільнення суддів.
Конституційними змінами 2016 року запроваджено безстрокове призначення суддів. Раніше суддів призначав спочатку Президент на 5 років, а далі – парламент обирав безстроково, включно з переведенням судді з одного суду до іншого, тобто кар’єра судді залежала від рішень політичних органів. Також Президента і парламент повністю усунуто від вирішення питань про звільнення суддів – цим стала опікуватися Вища рада правосуддя (дещо реорганізована Вища рада юстиції). Більше половини у складі Вищої ради правосуддя стали становити судді, обрані суддями; з його складу вивели Міністра юстиції та Генерального прокурора. Вища рада правосуддя перебрала на себе всі дисциплінарні функції щодо суддів, а також адміністративні функції - щодо бюджету судів, кадрових призначень тощо.
За законом повноваженням утворювати, реорганізовувати та ліквідовувати суди наділений парламент і то лише за ініціативою Президента, обговореною з Вищою радою правосуддя. Це повноваження парламент набув 1 січня 2018 року. Раніше ці питання вирішував Президент. За декілька днів до втрати цього повноваження Президент низкою указів реорганізував майже всі суди, укрупнивши їх на місцевому рівні.
Обмежено суддівську недоторканність. Якщо раніше на затримання судді чи взяття його під варту потрібна була згода парламенту (який часто не був спроможним оперативно і адекватно відреагувати на такі ситуації, що давало можливість суддям утікати), то тепер таку згоду дає Вища рада правосуддя. На тимчасове (до 72 год) затримання судді під час вчинення тяжкого або особливо тяжкого злочину або безпосередньо після цього згоди Вищої ради правосуддя взагалі не потрібно.
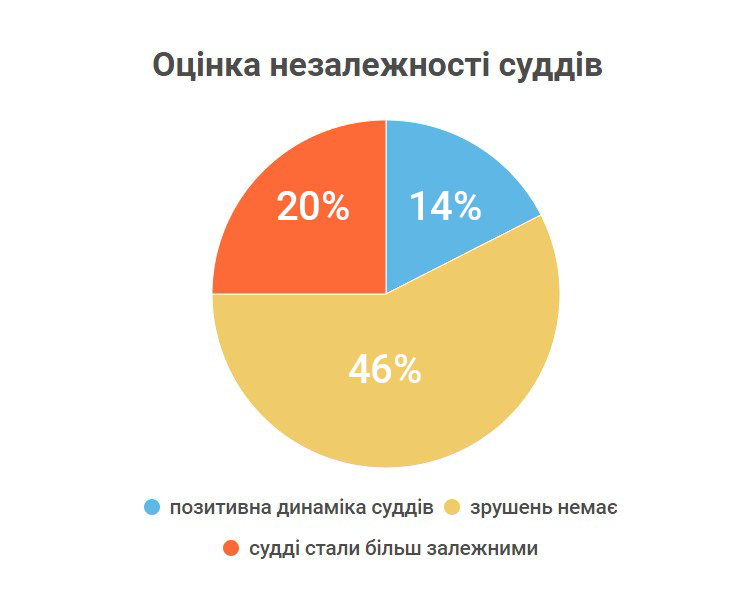 Правники здебільшого позитивно оцінюють ці новели, однак поки що це майже не змінило ставлення громадян до суддів як залежних від політиків та олігархів. Позитивну динаміку у зміцненні незалежності суддів за останні три роки спостерігають лише 14% громадян, водночас не бачать зрушень 46%, а 20% переконані, що судді стали більш залежними. Ймовірно це завдяки збереженню неформальних практик впливів, кругової поруки та корупції.
Правники здебільшого позитивно оцінюють ці новели, однак поки що це майже не змінило ставлення громадян до суддів як залежних від політиків та олігархів. Позитивну динаміку у зміцненні незалежності суддів за останні три роки спостерігають лише 14% громадян, водночас не бачать зрушень 46%, а 20% переконані, що судді стали більш залежними. Ймовірно це завдяки збереженню неформальних практик впливів, кругової поруки та корупції.Кваліфікаційне оцінювання суддів
Ідея переатестувати усіх суддів виникла у влади як альтернатива пропозиціям з боку громадськості набрати нових суддів за конкурсом на заміну старим суддям. Вважалося, що це буде швидше. Так запровадили кваліфікаційне оцінювання – процедуру підтвердження суддями відповідності займаній посаді з огляду на такі критерії як компетентність, доброчесність і дотримання правил етики. Суддів, які не проходять успішно оцінювання, можна звільнити з посади. Цікаво, що з часу запровадження оцінювання приблизно третина суддівського корпусу з власної ініціативи покинула суддівські посади.
Оцінювання проводить Вища кваліфікаційна комісія суддів і проходить воно у два етапи: 1) cкладення іспиту (тести і виконання практичного завдання), 2) дослідження досьє та проведення співбесіди із суддею.
Важливо, що суспільство отримало новий інструмент для участі в процесі оцінювання суддів – Громадську раду доброчесності. Вона сформована фаховими громадськими організаціями з числа правників, правозахисників і журналістів-розслідувачів. Така рада акумулює інформацію щодо доброчесності суддів і їхньої поведінки та подає до Вищої кваліфкомісії свої висновки стосовно суддів, що включаються до суддівського досьє і є предметом розгляду у комісії. Щоправда, висновки Громадської ради доброчесності мають для комісії рекомендаційний характер.
Співпраця Громадської ради доброчесності з Вищою кваліфікаційною комісією суддів
Досвід практичної взаємодії Громадської ради доброчесності з Вищою кваліфкомісією, де більшість становлять судді, відобразив те провалля, яке існує між суспільством і суддями у розумінні того, яким повинен бути справжній суддя. На це вказують проміжні результати оцінювання. Переважна більшість негативних висновків Громадської ради доброчесності, заснованих на конкретних фактах недоброчесної поведінки, не стають перешкодою для подальшої кар’єри судді.
Вища кваліфікаційна комісія суддів проатестувала біля 2 800 суддів (половина суддівського корпусу), з яких рекомендовані до звільнення ледь більше півтори сотні суддів, а реально звільненні за наслідками оцінювання лише 16 суддів. Та й ті мають непогані шанси через суди відновитися на посаді. Більше того, Вища рада правосуддя надає перевагу звільненню таких суддів у почесну відставку, де платники податків оплачують їм грошове довічне забезпечення. А останнім часом вона почала відмовляти у звільненні суддів через невмотивованість рішень комісії.
Іншими словами, величезний державний і недержавний ресурс, залучений до оцінювання та оплачений коштами платників податків, показує неспівмірно мізерний результат. Ймовірно тому 54% громадян не бачать жодних зрушень щодо покращення доброчесності суддів, а 15% переконані, що судді за останні три роки стали менш доброчесними.
Це не означає, що сама ідея кваліфікаційного оцінювання погана, однак вона не може мати помітних позитивних наслідків, якщо оцінювання проводять суддівські органи, члени яких представляють інтереси “системи”. До них навіть не висуваються вимоги щодо доброчесності. Очевидною є необхідність зміни виконавця оцінювання.
Нові суди
Одне з найскладніших питань, що опрацьовувалися в Конституційній комісії, було питання системи судів. Представники Верховного Суду України наполягали на переході до трирівневої системи (місцеві суди – апеляційні суди – Верховний Суд), як це рекомендувала Венеційська комісія. Вочевидь вони бачили себе на чолі цієї системи. А представники вищих спеціалізованих судів намагалися відстояти чинну тоді чотирирівневу систему (місцеві суди – апеляційні суди – вищі спеціалізовані суди – Верховний Суд), у якій вирішальне слово у більшості спорів було за ними. У результаті в положеннях Конституції залишилася згадка і про Верховний Суд, і про вищі спеціалізовані суди. Тоді вони, мабуть, були впевнені у збереженні своїх посад.
Новий Верховний Суд. Прийнятий одночасно із конституційними змінами закон «Про судоустрій і статус суддів» передбачив радикальну реформу – створення нового Верховного Суду замість діючого Верховного Суду і трьох вищих спеціалізованих судів, які були касаційною інстанцією. Тобто законодавець сприйняв рекомендації Венеційської комісії і вимоги громадських організацій щодо запровадження трирівневої системи. Відтоді кінцеве рішення можна отримати швидше – максимальна кількість інстанцій, яку може пройти справа, зменшилася з чотирьох до трьох.
Натомість вищими судами стали Вищий антикорупційний суд і Вищий суд з питань інтелектуальної власності, які діятимуть у відповідній вузькій категорії спорів як перша і апеляційна інстанції, але не касаційна інстанція.
Таким чином, зміни в судовій системі почалися зверху. Новий єдиний Верховний Суд запрацював у грудні 2017 року. Чинні тоді судді Верховного і вищих судів змогли або піти у відставку, або податися на конкурс. У конкурсі, крім суддів, також вперше взяли науковці-правники і адвокати. Дотепер суди вищого рівня формувалися лише з числа суддів.
У 2017 та 2019 роках відбулося два відбори до нового Верховного Суду. У результаті суддями були призначені 193 особи: 73% із числа суддів, 16% – науковців, 8% – вихідців з адвокатського середовища та 3% – із сукупним юридичним стажем. 46 кандидатів призначені суддями попри негативні висновки Громадської ради доброчесності. На жаль, сам конкурс було проведено без достатньої прозорості у визначенні його результатів з боку як Вищої кваліфікаційної комісії суддів, так і Вищої ради правосуддя.
Новий Верховний Суд здобув кращу репутацію серед правників-практиків, ніж ті суди, які він замінив ,– 58% адвокатів та прокурорів позитивно оцінюють його створення. Звичайні громадяни довіряють йому більше (22%), ніж загалом судам (14%), але все одно рівень довіри не є високим.
Вищий антикорупційний суд. Поширеність корупції в українському суспільстві – одна з ключових проблем для розвитку України, яку констатують соціологи, міжнародні організації, бізнес-спільноти.
За останні роки в Україні створено такі антикорупційні органи як Національне антикорупційне бюро (орган розслідування справ про високопосадову корупцію), Спеціалізована антикорупційна прокуратура (орган державного обвинувачення у таких справах), Національне агентство з питань запобігання корупції (превентивний орган).
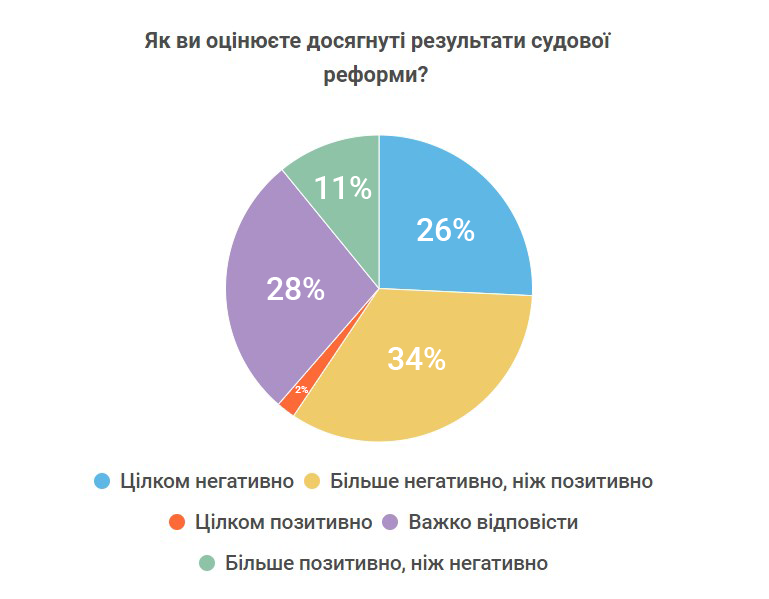
Діяльність перших двох органів продемонструвала певну успішність у розкритті корупційних злочинів високопосадовців, суддів, прокурорів. Проте місцеві суди всіляко затягували затягували розгляд переданих справ про високопосадову корупцію. Тому якихось гучних обвинувальних вироків для топ-корупціонерів, включаючи суддів, не було.
Низка громадських організацій ініціювали дискусію щодо необхідності завершення формування системи антикорупційних органів шляхом створення з «нуля» нового антикорупційного суду, який не був би вражений корупцією.
Прийнятий влітку 2016 року закон «Про судоустрій і статус суддів» хоч і передбачив створення Вищого антикорупційного суду для розгляду справ високопосадової корупції, але відклав це на невизначений час – до прийняття спеціального закону.
Спочатку Президент і його політична сила опиралися його створенню, заявляючи, що «кожен суд має стати антикорупційним». На запровадженні антикорупційного суду одним голосом наполягали і українські громадські організації, і Європейський Союз, і Рада Європи. Не секрет, що прийняття необхідних для запуску антикорупційного суду законів стало можливим лише після того, як Україна зобов’язалася це зробити, щоб отримати макрофінансову допомогу від Міжнародного валютного фонду.
Негативні уроки першого відбору суддів до Верховного Суду, до складу якого потрапило багато суддів попри вето громадськості, змусили переглянути систему відбору антикорупційних суддів.
Спеціально для цієї процедури була створена Громадська рада міжнародних експертів з шести видатних іноземних юристів, запропонованих міжнародними організаціями. Під час співбесід з «проблемними», на думку міжнародних експертів, кандидатами міжнародники брали участь нарівні з членами Вищої кваліфікаційної комісії суддів. Якщо хоча б чотири міжнародники з шести були проти кандидата через невідповідність його критерію доброчесності, він вибував з конкурсу.
Перші 38 суддів нового Вищого антикорупційного суду та його Апеляційної палати призначені у квітні цього року. До його складу увійшли 22 судді, 13 адвокатів та 3 науковці. Антикорупційний суд повинен почати роботу з 5 вересня цього року. Він буде судом першої та апеляційної інстанції для кримінальних справ щодо високопосадовців.
З майбутньою діяльністю цього суду пов’язані великі очікування, адже притягнення до кримінальної відповідальності корумпованих суддів і очищення від них суддівського корпусу, на думку 63% громадян, найбільш позитивно вплине на довіру до судової влади.
Вищий суд з питань інтелектуальної власності. Потреба в окремому суді обґрунтовувалася тим, що спори щодо інтелектуальної власності розпорошені не лише між судами різних юрисдикцій, а й між суддями, які не мають достатньої підготовки для їх вирішення, а тому судова практика є суперечливою, а права інтелектуальної власності недостатньо захищені. Водночас, на думку деяких експертів, створення цього суду було радше політичним рішенням, аніж результатом широких дискусій та переконливих аргументів на його користь.
Суд складатиметься з 30 суддів і має розглядати всі спори, що стосуються захисту авторського права, права на торговельну марку, комерційне найменування та інших прав інтелектуальної власності, щодо реєстрації, обліку цих прав, дії патентів, свідоцтв тощо.
Конкурс до цього суду оголошено ще в 2017 році, але досі не завершено. За законом до конкурсу допустили суддів (достатньо мати 3 років суддівського стажу, навіть не пов’язаного із розглядом спорів з інтелектуальної власності), патентних повірених і адвокатів з досвідом участі у відповідних спорах. Останні не виявили особливого інтересу до конкурсу, а тому 94% з допущених конкурсантів становлять судді.
Водночас Міжнародний альянс інтелектуальної власності позитивно оцінив запровадження цього суду в Україні. Офіс торгового представника США, який відстежує бар'єри для американських компаній і продуктів у зв'язку із ситуацією із захистом інтелектуальної власності в різних країнах, також відмітив це як певний прогрес, але поки що залишив Україну у списку особливої уваги, який у ЗМІ називають «чорним списком» країн, де найбільше порушуються права інтелектуальної власності.
«Нові» апеляційні та окружні суди. Стратегія судової реформи, схвалена Президентом у травні 2015 року, передбачила укрупнення судових округів, яке, як декларувалося, мало стати одним зі способів підвищення ефективності судів.
У грудні 2017 року Президент Порошенко видав указ, яким ліквідував 27 апеляційних судів. Натомість було утворено 26 "нових" судів. Фактично відбулося лише перейменування. Тільки апеляційні суди міста Києва і Київської області об’єднали в один – Київський апеляційний суд. Подібні укази були видані щодо апеляційних адміністративних та господарських судів, а також щодо місцевих судів. Кількість місцевих загальних судів, перетворених в окружні суди, має зменшитися у два з половиною рази. Укрупнення повинно було виключити ситуації, коли малі суди на деякий час залишалися без суддів, а люди цілих районів без правосуддя, – через відпустки, відсторонення, звільнення, припинення повноважень суддів тощо. У багатьох судах внаслідок цих же причин неможливо забезпечити колегіальний розгляд справ про найтяжні злочини. Водночас представники влади запевняли, що об’єднання судів не приведе до погіршення доступності, адже кількість приміщень (будівель) судів не планується зменшувати.
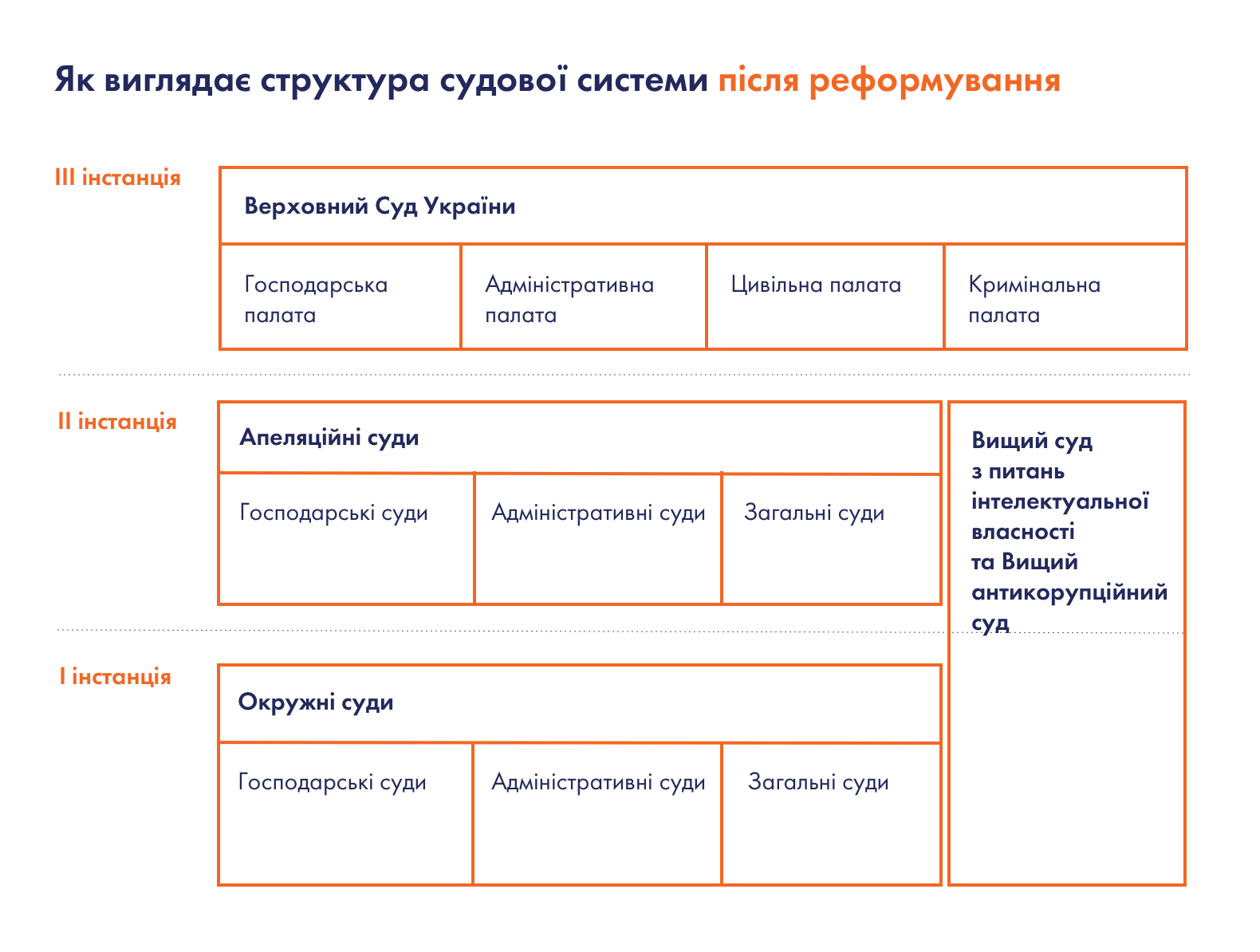
Ці укази залишалися тільки на папері, аж поки "нові" апеляційні суди не наповнилися суддями. 28 вересня 2018 року президент перевів декілька сотень суддів у новостворені апеляційні суди. У таких судах провели збори суддів, обрали керівництво і визначили день початку діяльності. Зараз оголошено конкурс на вакантні посади апеляційних судах.
Злиття місцевих судів на практиці так і не відбулося через не сформування їх складу. Крім того, в офісі нового Президента Зеленського розглядається можливість відмови від укрупнення місцевих загальних судів.
Таким чином, наразі, крім перейменувань, суттєвих змін у мережі судів не відбулося. «Нові» суди не стали новими. На практиці змарнована можливість, яку відкривали конституційні зміни, сформувати ці суди з нуля шляхом конкурсу за участю людей з-поза системи, а не через переведення чинних суддів.
Процесуальні реформи
Закон «Про забезпечення права на справедливий суд» надав журналістам та іншим особам право здійснювати відеозапис відкритих судових засідань на портативні камери без отримання на те спеціального дозволу суду. Спочатку це викликало непорозуміння в судах, бо це правило не знайшло відображення у процесуальних кодексах, але новими редакціями процесуальних кодексів, що набрали чинності 15 грудня 2017 року, цю проблему було знято. Лише Кримінальний процесуальний кодекс не зазнав змін, а тому там ще досі виникають суперечки між суддями і журналістами щодо того, чи потрібен дозвіл суду на здійснення відеозапису.
У нових редакціях процесуальних кодексів спробували втілити принцип єдиного вікна – якщо позивач помилився у правильному визначенні підсудності справи і подав справу не до того суду, то суд не поверне позов, а сам передасть його до належного суду. На жаль, поки що це правило не поширюється на випадки помилкового визначення юрисдикції.
У справах, де сторони потенційно можуть примиритися, суд отримав повноваження медіатора, тобто повинен допомогти сторонам врегулювати спір, де у виграші будуть обидві сторони. Це краще, ніж закінчувати справу рішенням суду, де хтось виграє, а хтось програє. Щоправда, на практиці більшість суддів ще не повірили у великий потенціал цього інституту.
Найбільший прорив міг статися із запровадженням електронного суду – онлайнплатформи для комунікації з судом. Для учасників процесу це означало, що звернутися до суду, ознайомитися з матеріалами справи, навіть взяти участь у засіданні можна не виходячи з дому чи роботи – за допомогою комп’ютера, під’єднаного до інтернету. Потрібно лише мати електронний цифровий підпис і зареєструватися в системі. Це величезна економія часу і грошей – і не лише для сторін, а й для судів. Необхідна законодавча база і навіть сама платформа для цього створені. Навіть Державна судова адміністрація оголосила про готовність системи до запуску з березня 2019 року. Але пізніше Вища рада правосуддя відклала запуск електронного суду на невизначений строк. Але це не зняло з порядку денного обов’язок впровадити цю систему в життя.
Суттєво пришвидшило вирішення справ розширення сфери наказного провадження у цивільних справах (зокрема через можливість стягнення аліментів) та запровадження цього інституту в господарському судочинстві. Так, у випадку безспірності вимог суд видає для виконання судовий наказ, що виключає необхідність проводити судові засідання і вирішувати спір між сторонами. Минулого року за цією процедурою розглянуто 20 % цивільних та 8 % господарських справ.
Ще одна реформа спрямована на покращення виконання судових рішень. 5 жовтня 2016 року набрав чинності закон щодо запровадження інституту приватних виконавців поряд з державними виконавцями. Тепер стягувач має право вибору – звертатися до державної виконавчої служби чи приватного виконавця. В умовах конкуренції якість виконання має зрости, а умови для корупції – зменшитися.
Це лише декілька із новацій судочинства, які вже запроваджені або ж впроваджуються. Загалом їх набагато більше.
Реформа юридичної освіти
Перманентно проводячи реформи в системі судочинства, українська влада впродовж багатьох років не приділяла уваги розвитку юридичної освіти, помилково не помічаючи в ній першопричину значної кількості проблем у сфері правосуддя.
Престижність юридичної професії серед абітурієнтів і нестача правників у країні на початку 90-их років призвела до відкриття величезної кількості факультетів і закладів для підготовки юристів. Навчати майбутніх правників стало прибутковою справою. Бум призвів до функціонування понад двохсот навчальних закладів, які готують юристів. Звісно, це негативно позначилося на якості підготовки випускників, ринок перенаситився правниками, а праця молодих юристів оцінюється на рівні з касирами у супермаркеті. Водночас сфера юридичної освіти доволі корумпована, тут поширені непотизм і протекції, а рівень підготовки здебільшого низький.
З 2017 року Міністерство освіти і науки запровадило вступ на правничу магістратуру за технологією зовнішнього незалежного оцінювання. Така новація виявилася досить успішною, адже усіх абітурієнтів вдалося об’єктивно оцінити за однаковими критеріями, визначити рейтинг і на основі цього рейтингу дали можливість обрати навчальний заклад для навчання на магістратуру. Але занижений прохідний бал дозволяв більшості абітурієнтів, навіть слабких, поступити в магістратуру з права. Лише у 2019 році вперше було встановлено пороговий бал, виходячи з мінімально допустимого рівня фахових знань, і диво – його не подолали 55% абітурієнтів.
Таким чином, реформа орієнтована, з одного боку, на подолання корупції на рівні навчальних закладів, яка мала місце на етапі вступу до правничої магістратури, а з іншого боку, на встановлення високих вимог до якості юридичної освіти, що в результаті приведе до «відмирання» начальних закладів, які не забезпечують належну якість.
У майбутньому подібна технологія може застосовуватися також для оцінювання випускників магістратури, що стане необхідною умовою для доступу до правничої професії.
Які є досягнення і чому реформа не стала проривом?
Тяжко собі уявити, що зміни в законодавстві за останні чотири роки, могли відбутися за часів президентства Януковича. Справді політичні органи - президент і парламент - змогли відмовитися від тих видимих ниточок, які використовувалися для впливу на суди. У далекостроковій перспективі це ще дасть позитивний ефект. Багато змін стали добрими і правильними починаннями, які ще потрібно розвинути і закріпити, - наприклад, щодо залучення громадськості до вирішення кар’єрних питань суддів, у процесуальному законодавстві (єдине вікно, електронний суд, медіація, приватні виконавці), реформі правничої освіти (незалежне зовнішнє оцінювання).
На жаль, заходи щодо зміцнення довіри до судів протягом останніх чотирьох років у короткостроковій перспективі виявилися неефективними, хоча певний прогрес може стати відчутним у більш віддаленій перспективі, якщо вдасться оновити суддівський корпус, подолавши кругову поруку і корупцію.
60% опитаних соціологами респондентів більше негативно оцінюють досягнуті результати судової реформи, тоді як позитивну оцінку дають лише 13%. 44% вважають, що реформу треба починати заново, проте 23% вважають, що необхідно дочекатися завершення реформи та її результатів.
Кадрова політика, реалізована Вищою кваліфікаційною комісією суддів і Вищою радою правосуддя, могла стати найбільшим успіхом судової реформи, але, на жаль, стала найбільшим провалом. Поки що залишилися невидимі ниточки, засновані на ментальній залежності багатьох суддів, готовності прислужувати політичній владі, толеруванні недоброчесності судівському корпусі в обмін на слухняність суддів.
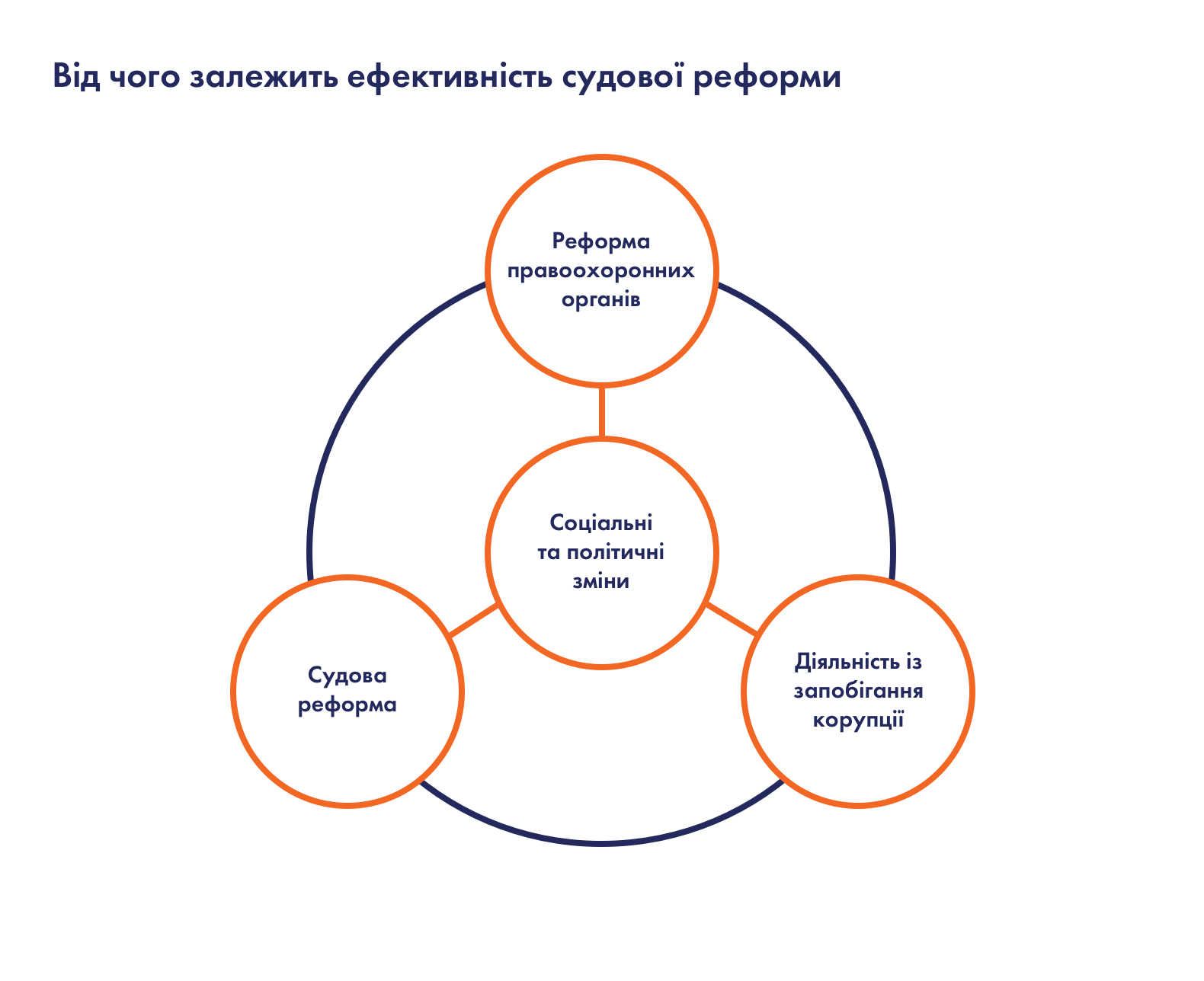
Головну причину неуспіху експерти бачать у тому, що Вища кваліфкомісія суддів і Вища рада правосуддя як виконавці кадрової реформи не стали агентами змін. Принцип “більшість суддів, обраних суддами” у складі цих органів призвів до самовідтворення системи, яку потрібно було реформувати. Фактичний саботаж реформи з боку виконавців підтримувався політичною владою, щоб отримувати короткочасні бонуси у вигляді вигідних судових рішень.
Як громадяни долучаються до змін?
Після Революції Гідності виникло декілька потужних громадських ініціатив, спрямованих на реформування системи правосуддя.
Так, у березні 2014 року активісти Майдану сформували коаліцію громадських експертів, яка отримала назву «Реанімаційний пакет реформ». У її складі було низка робочих груп, зокрема й із судової реформи. Метою коаліції стало напрацювання та адвокатування нових політик у відповідних сферах, які потребували невідкладного реагування, а також розроблення відповідних законопроектів.
Реанімаційний пакет реформ напрацював Дорожню карту реформ, багато ідей з якої було повністю або частково втілено у прийнятих законах, завдяки взаємодії із парламентом та урядом (у сфері судової реформи йдеться зокрема про такі ідеї як триінстанційна судова система, створення антикорупційного суду, конкурси на всі суддівські посади, принцип єдиного вікна, електронний суд, право на відеозапис без спеціального дозволу суду, перевірка суддів на доброчесність, нові декларації – майнові, родинних зв’язків, доброчесності тощо). Наразі Реанімаційний пакет реформ, який виник як волонтерське об’єднання громадських експертів, перетворився на коаліцію громадських організацій, які спільно просувають реформи.
Низка громадських ініціатив сконцентровані на профайлингу суддів і кандидатів на ключові суддівські посади – акумулюють інформацію про них, яка важлива під час прийняття рішень щодо кар’єри. Наприклад, Центр демократії та верховенства права ініціював кампанію ЧЕСНО.Фільтруй суд!, яка аналізує суддів України і формує базу профайлів, де зібрана інформація із відкритих джерел про кар’єру, сумнівні судові рішення, статки, родинні зв’язки, причетність до корупційних справ та інші дані про (не)доброчесність суддів.
У 2016 році Всеукраїнське об’єднання «Автомайдан» запустило потужний проект PROSUD. На сайті проекту зібрана максимальна інформація щодо багатьох суддів, а також працівників прокуратури. У розділі "розслідування" регулярно з’являються статті щодо найодіозніших суддів та прокурорів. Ноу-хау проекту – розслідування часто супроводжуються відео з маєтками суддів і прокурорів, зроблені за допомогою дрона. Аналітики проекту аналізують декларації суддів і прокурорів та їхніх родичів, перевіряють відомості з майнових реєстрів, шукають невідповідності та відкривають ці дані для кожного відвідувача сайту. Результати розслідувань стають підставою для звернень до дисциплінарних органів і органів правопорядку.
Законодавчо закріпленим інструментом громадськості для участі в оцінюванні суддів та конкурсах у суди вищого рівня стала Громадська рада доброчесності – сформована авторитетними громадськими організаціями з числа науковців, адвокатів, правозахисників, журналістів-розслідувачів. На жаль, політики не захотіли наділити цей орган достатньо впливовими повноваженнями, а тому більшість висновків Громадської ради про недоброчесність суддів ігнорувалися Вищою кваліфкомісією суддів і Вищою радою правосуддя. Водночас Громадська рада доброчесності стала викривачем багатьох порочних практик в судовій системі.
Велику роль у формуванні суспільного запиту на зміни відіграють засоби масової інформації. Є чимало якісних журналістських і громадських проектів, спрямованих на розслідування та викриття корупції, неформальних зв’язків і впливів, зокрема й у системі правосуддя (телепрограма телевізійних розслідувань «Схеми. Корупція в деталях», агентство журналістських розслідувань «Слідство.Інфо», телепрограма «Честь і нечесть», радіопрограма «Коло доброчесності» та ін.).
Інноваційними стали також такі громадські проекти, як «Відкритий суд», що акумулює та систематизує відео судових засідань на одному порталі; «Суд людською мовою», який ініціює онлайнтрансляцію резонансних судових справ та залучає фахівців для пояснення того, що відбувається в судових засіданнях; «Рейтинг інформаційної відкритості судів», що оцінює інформативність веб-ресурсів судів.
Поки що зусилля громадського сектору виявилися явно недостатніми, аби добитися від держави реального очищення та оновлення суддівського корпусу, знищення системи впливів на суддів, розірвання кругової поруки та забезпечення невідворотності покарання для недоброчесних суддів.
За якими змінами потрібно стежити?
Потрібно розуміти, що чи не кожна політична сила, яка оголошувала війну корупції в судах, пізніше використовувала цю корупцію як інструмент вирішення через суди вузькополітичних, олігархічних та економічних питань. Судді обслуговували інтереси олігархів та політичної влади, незалежно від її кольору, і отримували за це гарантії недоторканності. Незалежність судді стала асоціюватися з безкарністю.
Чи вдасться змінити цю тенденцію новому Президенту Зеленському та його партії «Слуга народу», яка здобула більшість у новому парламенті?
Ось декілька індикаторів, які можуть засвідчити реальність намірів змінити ситуацію на користь суспільства.
- Бездоганна репутація і доброчесність є обов’язковою умовою для членства в органах, які відповідають за добір і кар’єру суддів, - Вищій раді правосуддя, кваліфікаційній комісії, дисциплінарних органах. Чинні члени цих органів, які не відповідають цим критеріям, повинні втратити посади. На їх місце повинні бути обрані (призначені) фахівці, які на практиці довели, що вони є змінотворцями.
- Принаймні половину у складі кваліфікаційних та дисциплінарних органів повинні посісти представники громадськості – політично незаангажовані, авторитетні правозахисники, правники, журналісти, психологи тощо. Представники суддів, поки вони залишаються носіями негативних, корупційних практик, не повинні становити більшість у складі цих органів.
- Дотримання суддями їхніх обов’язків постійно моніториться. Випадки корупції чи інші прояви недоброчесної, неетичної поведінки суддів, у тому числі виявлені Громадською радою доброчесності, перевіряються та розслідуються, а винні особи без зволікань притягуються до відповідальності.
- Права на відставку судді та одержання довічного грошового забезпечення можуть бути припинені у зв’язку з виявленими фактами недоброчесної та неетичної поведінки.
- Діяльність судів орієнтована на надання зручних і якісних сервісів користувачам послуг судової системи, зокрема через запровадження електронного суду.
Більшість цих змін вимагають законодавчого забезпечення. Однак є й інші справи-індикатори, які вже стали об’єктом офіційного розслідування і потребують підвищеної суспільної уваги, аби вони отримали логічне завершення.
Наприклад, нещодавно оприлюднений Генпрокуратурою і НАБУ кейс Окружного адміністративного суду м. Києва, який став яскравим проявом керованого “правосуддя”, маніпуляцій з розподілом справ, зрощення суддівських, адвокатських і політичних кланів, а також корупції у загальнодержавних масштабах. Наразі декільком суддям оголошено підозру.
Або діяльність суддів Баришівського районного суду Київської області, які за сфабрикованими заявами у цивільних справах ухвалили рішення, які далеко виходять за межі їхньої юрисдикції, – зупинили дію ліцензії авіакомпанії, відсторонили від виконання повноважень заступницю голови Нацбанку. Журналісти знайшли й інші рішення цього суду, бенефіціаром яких міг бути олігарх Коломойський. Судді, що ухвалювали ці рішення, залишаються на посадах.
Покарання торговців правосуддям та їх замовників у цих та багатьох інших резонансних випадках буде свідченням справжньої політичної волі до викорінення корупції та кругової поруки в системі правосуддя. Адже досі саме спротив різних елементів держави гальмував притягнення до відповідальності корумпованих суддів.
Що почитати?
Судова реформа: як громадяни можуть зробити її успішною / Р. Куйбіда, О. Лебедь, Р. Ліхачов, О. Трубенкова; 2018 р., 62 с.
СУДОВА РЕФОРМА ОЧИМА ГРОМАДЯН: що може позитивно вплинути на довіру до суду? Результати опитування, червень 2019 / Центр політико-правових реформ; Фонд “Демократичні ініціативи імені Ілька Кучеріва”
“Принципи Торонто” та галузеві брифи / Реанімаційний Пакет Реформ
Дорожня карта реформ / Реанімаційний пакет реформ
Судова реформа / Рада з питань судової реформи
Проект Європейського Союзу “Право-Justice”
Проект USAID “Нове правосуддя”
Судова реформа. Інтерв’ю. Журналістські розслідування / Bihus.info
Формування нового Верховного Суду: ключові уроки / Р. Куйбіда, Б. Малишев, Т. Шепель, Р. Марусенко; 2018 р., 35 с.
Формування Вищого антикорупційного суду: як з 343 кандидатів відібрали 38 суддів / Р. Смалюк, М. Колотило; 2019 р., 31 с.
Про стан забезпечення незалежності суддів в Україні. Щорічні доповіді за 2017, 2018 рік / Вища рада правосуддя
Про стан забезпечення незалежності суддів в Україні. Альтернативні доповіді за 2017, 2018 роки / Центр політико-правових реформ
Кваліфікаційне оцінювання суддів 2016-2018: промiжнi результати / Р. Куйбіда, М. Середа, Р. Смалюк, К. Бутко, Р. Маселко, Г. Чижик; 2019 р., 68 с.
Кваліфікаційне оцінювання суддів. Короткий огляд проміжних результатів (станом на 1 квітня 2019 року) / Р. Куйбіда, М. Середа; 2019 р., 7 с.
Дисциплінарна практика Вищої ради правосуддя щодо суддів / М. Середа, Р. Куйбіда, Р. Смалюк; 2018 р., 35 с.
Судді Майдану. Довідник / Автомайдан, 2019 р.; 50 с.



